![[DIGITALE BIBLIOTHEK DER FES]](/images/digbib/d_digbib.gif)

TEILDOKUMENT:
Freitag 27. Oktober
Alte Patienten = teure Patienten -
Alternde Gesellschaft = wachsender Gesundheitsmarkt? Kostendämpfungsdiskussion in einer alternden Gesellschaft
ein Beitrag von Dr. Susanne Busch, Internationales Institut für Empirische Sozialökonomie Augsburg
[Seite der Druckausg.: 71 (Fortsetzung)]
Braun
Wir haben jetzt einen etwas längeren Abschnitt bis gegen 18 Uhr zur Verfügung; und dies ist so der Zeitrahmen in dem wir die schöne Formel „Alte Patienten = teure Patienten" und „Alternde Gesellschaft = wachsender Gesundheitsmarkt" hier diskutieren wollen. Ich darf herzlich Frau Dr. Busch begrüßen, die es freundlicherweise übernommen hat den kurz-
[Seite der Druckausg.: 72]
fristig verhinderten Prof. Pfaff zu vertreten. Ich nehme an, da Sie beide aus demselben Hause kommen, daß Sie wohl auch mit demselben Material, mit denselben Untersuchungen gearbeitet haben. So, Vorrede genug, Frau Dr. Busch, Sie stellen sich ein bißchen vor, was Sie so machen, und dann gehen wir gleich ins Thema.
Dr. Susanne Busch
Meine sehr verehrten Damen und Herren, ich möchte mich ganz herzlich bedanken, daß ich hier heute Ihnen einiges über das Gesundheitswesen und Kostendämpfungsmaßnahmen, Patientenstrukturen erzählen darf. Zunächst soll ich Ihnen von Herrn Pfaff ausrichten, daß es ihm sehr leid tut, daß er nicht kommen kann; er ist als Politiker permanent unterwegs und sie haben ihm also einen Termin aufs Auge gedrückt. Es tut ihm sehr leid und er läßt Sie, wie gesagt, herzlich grüßen. Und ich hoffe, ich kann Ihnen an seiner Stelle einige interessante gesundheits-ökonomische und gesundheits-politische Aspekte zu dem Thema des Freudenstädter Forums vortragen. Ich selber habe Wirtschafts- und Sozialwissenschaften studiert, u.a. auch bei Herrn Pfaff, und war dann insgesamt sieben Jahre in seinem Institut tätig, das ist dieses INIFES-Institut, was ausgedruckt ist. INIFES ist ein internationales Institut für empirische Sozialökonomie. In diesem Institut machen wir u.a. sehr viele Studien zu Fragen aus dem Gesundheitswesen, aus dem Verkehrswesen, zur Bildung. Ich selber beschäftige mich seit Anbeginn eigentlich mit Fragen zum Gesundheitswesen. Ich habe dann für zwei Jahre ein Promotionsstipendium von der Friedrich-Ebert-Stiftung gehabt - also das wollte ich hier mal erwähnen - das mir dann auch durchaus geholfen hat, die Dissertation trotz intensiver Arbeitsbelastung fertig zu bringen. Ich bin jetzt aktuell an der Universität Augsburg beschäftigt und arbeite im Moment an einen Forschungsprojekt „Public Health", wo es schwerpunktmäßig um ältere Patienten geht und um Pflegekonzepte für Patienten. Aus diesem Projekt werde ich Ihnen aber nichts berichten, sondern eher auf die Gesundheitsversorgung und auf die gesetzliche Krankenversicherung bezogen. Das ist ein kleiner Exkurs zu meiner Person.
Wir haben ja hier ein sehr spannendes Thema, also wenn ich dann höre alte Patienten sind gleich teure Patienten, ein Thema, alternde Gesell-
[Seite der Druckausg.: 73]
schaft gleich wachsender Gesundheitsmarkt ein zweites Thema, gerade wo die Demographie reinspielt, Kostendämpfungsdiskussion in einer alternden Gesellschaft noch ein drittes Thema. Also das ist sehr komplex, das hätte für drei unterschiedliche Statements gereicht. Ich hoffe, ich kann Ihnen ein paar interessante Aspekte aus diesen Themengebieten vorstellen. Ich würde Sie bitten, gleich nachzufragen, wenn ich mit irgendwelchen, sagen wir mal Fachtermini, komme aus den gesetzlichen Krankenversicherungen heraus, also wenn es Verständnisfragen gibt.
Ganz grundsätzlich ist es so: steigende Ausgaben im Gesundheitswesen sind ja nun kein neues Thema, es ist eigentlich ein immer wieder oder ein permanent aktuelles Thema in der gesundheitspolitischen und wissenschaftlichen Diskussion ebenso, wie es im alltäglichen Leben jedes gesunden oder kranken Menschen eine Rolle spielt. Innerhalb dieser Diskussion wechseln die Schwerpunkte. Wir hatten also vor einigen Jahren große Diskussionen hinsichtlich des Gesundheitsstrukturgesetzes. Da ging es dann um Risikostrukturausgleich, Wahlfreiheit für alle Versicherten usw. Ein zweiter Punkt, der immer diskutiert wird im Rahmen der gesetzlichen Krankenversicherung ist die demographische Entwicklung also Stichwort Generationenvertrag und der dritte wesentliche Ansatzpunkt im Rahmen der gesetzlichen Krankenversicherung ist auch die medizinisch-technische Entwicklung. Ich möchte an sich dazu nur ganz kurz einen Exkurs machen, bevor ich dann auf die beiden anderen Punkte schwerpunktmäßig eingehe.
Medizinisch-technische Entwicklungen sind bekanntermaßen ein ganz wesentlicher Kostenfaktor, sie spielen im Rahmen des Gesundheitswesens ebenso eine sehr positive wie auch in negativer Richtung eine Rolle. Medizinisch-technischer Fortschritt ist zumeist wohl mit Kostenzuwächsen verbunden, also am Beispiel dargestellt: die Überlebensrate und die dabei entstehenden Behandlungskosten sowie die daraus resultierenden Folgekosten bei schwersten Erkrankungen, bei Verletzungen haben kontinuierlich zugenommen. Dies betrifft ja nicht nur den normalen Alterungsprozeß sondern z.B. auch Unfallfolgen oder angefangen von perinatalen Schädigungen bis hin zu Verletzungen infolge von äußeren Einwirkungen. Maßgeblich zu dieser verbesserten Überlebensrate hat natürlich die medizinisch-technische Entwicklung beigetragen, insbeson-
[Seite der Druckausg.: 74]
dere im Bereich der Intensivmedizin. Aber sie hat natürlich auch Kosten bewirkt.
Und einen zweiten Punkt möchte ich noch kurz ansprechen: die Problematik der Kostenzuwächse insbesondere durch moderne diagnostische und vor allem bildgebende Verfahren ist weitgehend bekannt. Also jeder weiß, Kernspintomographie ist ja wirklich fast in jeder kleineren Hausarztpraxis jetzt schon möglich und wenn nun jemand so ein Gerät schon hat, dann möchte er das auch ausnützen oder es muß sich armotisieren. Es ist die Frage, ob der gewonnene Nutzen aus diesen diagnostischen Verfahren tatsächlich auch zur Kostendämpfung beitragen kann. Erstmal kostet das eine Menge, diese Geräte einzusetzen, dadurch kann man unter Umständen frühzeitig Erkrankungen erstmal erkennen und dann behandeln; ob das im Endeffekt dann kostendämpfend ist, sei mal dahingestellt. An dieser Stelle ließen sich auch noch eine Reihe anderer Argumente pro und contra Medizintechnik anführen. Ich möchte es doch dabei bewenden lassen, daß der medizinisch-technische Fortschritt ganz wesentlich zu einer Verbesserung nicht nur der Versorgung der Kranken beigetragen hat sondern insbesondere auch zur Steigerung der Lebensqualität der Patienten. Vor allem kann sicherlich auch davon ausgegangen werden, daß diese Entwicklungen insbesondere auch die Morbidität, also das Erkrankungsrisikio im Alter, sehr positiv beeinflußt hat und wesentlich zu dem Ziel beigetragen hat, nicht möglichst alt zu werden sondern möglichst gesund alt zu werden. Es ist aber so: der technische Fortschritt darf natürlich nicht dazu führen, daß die Kosten für diesen medizinisch-technischen Fortschritt zu Lasten der „sprechenden Medizin" aufgewandt werden. Da ist jetzt ja auch in letzter Zeit ein Umdenken im Gange, also die aktuellen Entwicklungen bei der Honorierung ärztlicher Leistungen gehen ja wieder hin zu einer „sprechenden Medizin"; man versucht zumindest die sprechende Medizin wieder besser zu honorieren und eben die diagnostischen Verfahren ein bißchen zurückzufahren. Das ist also nur ein kleiner Exkurs, was Medizintechnik bedeutet; es ist aber im Rahmen der Kostenentwicklung ein ganz wesentlicher Faktor, deswegen diese Ausführungen dazu.
Ich möchte im folgenden ein bißchen auf die Finanzierung bzw. auf die Ausgaben der gesetzlichen Krankenversicherung eingehen. Und zwar
[Seite der Druckausg.: 75]
meine Ausführungen beziehen sich ausschließlich auf die gesetzliche Krankenversicherung. Innerhalb der gesetzlichen Krankenversicherung sind ja über 90 % der Bevölkerung versichert, bei älteren Personen sind das sogar über 95 %, also es ist eigentlich jeder Ältere davon betroffen. Und auch über 50 % aller Ausgaben, die im Gesundheitswesen getätigt werden, werden von der gesetzlichen Krankenversicherung getätigt. Auch die Kostendämpfungsbemühungen betreffen weitgehend die Versicherten bzw. die Anbieter von Leistungen im Rahmen der gesetzlichen Krankenversicherung. Was ich Ihnen hierzu vortragen möchte, bezieht sich auf Modellrechnungen. Und zwar muß man Modellrechnungen durchführen, weil die vorliegenden Daten, die Datenlage es z.B. nicht erlaubt zu sagen, was kostet ein durchschnittlicher Patient ? Welche Kosten fallen bei einem Patienten an ? Und wenn wir uns jetzt ein bißchen mit der Frage beschäftigen möchten „Ältere Patienten = teure Patienten", müssen wir ja wissen, welche Kosten fallen in einem gewissen Zeitablauf für ihn an. Deswegen mußten wir ein Mikrosimulationsmodell machen, das auf der Basis von Einzeldaten basiert, die in einer Krankenversicherung erhoben wurden. Dieses Mikrosimulationsmodell basiert auf 31.000 Fällen von Versicherten und die Simulationsergebnisse, die ich Ihnen vortrage, die beziehen sich auf das Jahr 1994, also sehr aktuelle Zahlen zu den Ausgaben. Es sind aber nur die alten Bundesländern einbezogen, nicht weil wir die Problematik in den neuen ignorieren würden, sondern weil die Datenlage noch zu schlecht war, als wir das erstellt haben. Das Modell umfaßt nur Versicherte der gesetzlichen Krankenversicherung. (Privatversicherte sind also nicht darin enthalten. Die sind eine ganz eigene Problematik, die man vielleicht auch ganz kurz ansprechen sollte. Wie jeder weiß, wenn Personen in der privaten Krankenversicherung versichert sind, gab es ja das zunehmende Problem, daß die Prämien mit zunehmendem Alter ganz massiv gestiegen sind und teilweise auch die einzelnen Personen überfordert haben. Dafür gibt es ja jetzt diesen Standardtarif, den jede private Krankenversicherung anbieten muß; damit ist aber das Grundproblem, was diese Krankenversicherung hat, nicht gelöst.) Der vierte Punkt: es werden die Leistungsausgaben der gesetzlichen Krankenversicherung ermittelt. D.h. alle Ausgaben, die im Verlauf von einem Jahr für eine Person angefallen sind, also angefangen von der ambulanten Behandlung, ärztlichen Behandlung, zahnärztlichen Behandlung über Arzneimittel, Heil- und Hilfs-
[Seite der Druckausg.: 76]
mittel, dann natürlich ganz wesentlich die stationäre Behandlung, die auch insbesondere im Alter ja eine wesentliche Rolle spielt, bis hin zu Fahrkosten, Sterbegeld - also es gibt noch diverse andere kleinere Ausgabenblöcke, auf die ich hier nicht eingehen möchte. Es sind ein paar Leistungsausgaben ausgeschlossen, das hat aber mehr methodische Probleme als Ursache gehabt.
Und dann sind in unseren Modellrechnungen die Ausgaben, die z.B. für Zusatzversicherungen geleistet werden, also private Krankenhausversicherung, Absicherung von Zuzahlung bei Zahnersatz, Selbstmedikation usw. nicht enthalten und wir haben auch die Selbstbeteiligung, die die Haushalte bezahlen, nicht berücksichtigt. Nur zur Ihrer Information: es ist so, daß die durchschnittliche Selbstbeteiligung eines Rentners/einer Rentnerin bei DM 250 im Jahr liegt, bei einem normalen jüngeren Mann liegt sie nicht einmal bei DM 50 durchschnittlich im Jahr. Das also nur ein kleiner Exkurs zur Selbstbeteiligung; dazu haben wir eigene Modellrechnungen durchgeführt und da sieht man ganz eindeutig, daß es die Älteren und insbesondere die älteren Frauen sind, bei denen Selbstbeteiligungen, die dann für stationäre Behandlung anfallen, für Arzneimittel - bei jeder Massage sind 10 Prozent fällig - zu sehr hohen Belastungen führen. Und auch die Härtefallregelungen, die ja teilweise die Personen mit geringem Einkommen befreien, greifen nur bei 25 Prozent der älteren Personen und die anderen sind tatsächlich sehr deutlich dadurch belastet. Also so viel zu unserem Mikrosimulationsmodell.
Jetzt nur eine kleine Information zur Größenordnung der Kosten, die anfallen (siehe Tabelle 1 in der Anlage.) Und zwar ist das jetzt alles hier nach dem Alter unterschieden. Sie sehen, also, ganz oben, das sind die unter 20-jährigen und ganz unten haben wir die über 79-jährigen, und Sie sehen, während also die Jungen mit Leistungsausgaben von durchschnittlich im Jahr DM 1.173 zu Buche schlagen, sind das bei den über 79-jährigen Leistungsausgaben von DM 6.247; also fast der fünffache Betrag wie bei jungen Leuten. Der teuerste Bereich ist bekanntermaßen der stationäre Bereich, das sehen Sie hier, und da sehen Sie auch ganz deutlich, daß insbesondere die älteren Personen ab 60 dann durchaus sehr hohe stationäre Behandlungskosten über 1.700, 2.900, 3.300 DM verursachen.
[Seite der Druckausg.: 77]
Leistungsausgaben in der GKV 1994 (alte Bundesl�nder) nach Leistungsarten und Geschlecht
[Seite der Druckausg.: 78]
(Zwischenruf: Dafür kosten die Zähne dann fast nichts mehr !)
Ja, wobei der Zahnersatz, das ist erstaunlich, ich hab es jetzt hier nicht aufgeführt, weil es eher eine geringe Kategorie ist, gerade bei den älteren Personen schon wieder sehr kräftig zu Buche schlägt. Nachdem aber sehr hohe Selbstbeteiligungen drauf sind, sind die Kosten nicht so hoch.
Ich wollte Sie jetzt auch nicht mit Zahlen erschlagen, sondern wir haben das einfach mal graphisch dargestellt (siehe Grafik Seite 79). Und weil das so interessant ist und weil es auch Unterschiede gibt, haben wir einmal die Kostenprofile, wie ich eben gesagt habe, das sind also die durchschnittlichen Kosten eines Versicherten innerhalb eines Jahres graphisch dargestellt, und nachdem wir von dem klassischen Muster mal abweichen - rosa Frauen und hellblau Männer - sind jetzt die Frauen grün in der Darstellungsart. Dieser Strich hier, der gelbe Strich, der steht für die durchschnittlichen Ausgaben der Männer und dieser grüne Strich steht für die durchschnittlichen Ausgaben aller Frauen, über alle Altersgruppen hinweg. Also es geht um Durchschnittsausgaben; das bezieht sich auf alle Versicherten und sie sehen hier ganz grob an sich den typischen Verlauf mit zunehmendem Alter. Wenn Sie das jetzt mal betrachten, wie sich das auf Altersgruppen verteilt entwickelt für die Gesamtausgaben, dann sehen Sie, das ist also hier noch sehr bescheiden; klar die Jungen, die verursachen ganz wenig Kosten, da sind auch wenig Unterschiede zwischen Männern und Frauen. Was hier auffällt, sind dann z.B. diese Frauen, die dann sehr teuer sind. Das ist das Schwangerschaftsrisiko, obwohl die reinen Entbindungsfälle draußen sind, es gibt aber halt eine ganze Reihe von schwerwiegenderen gynäkologischen Erkrankungen, deswegen haben wir hier diese kleine Beule bei den Frauen. Und dann, wenn wir dann hier so ein bißchen älter werden - so bei 50, fängt das an, daß die Männer mit einem Mal teurer sind und das geht also ganz drastisch nach oben, gerade diese Altersgruppe 60 bis 64 ist ein ganz problematisches Alter für Männer bezogen auf Gesundheit. Hier sehen wir dann, daß diese Altersgruppe etwas abfällt, da sind sie dann ja teilweise sehr schnell auch gestorben; nach der Verrentung sind das also z.B. diese typischen Herzinfarktfälle. Also das war unser Erklärungsmuster dafür. Diese hier sind dann wieder ein bißchen gesünder und das werden dann langsam unsere „jungen Alten" sein, die einfach noch
[Seite der Druckausg.: 79]
Leistungsausgaben der GKV im Jahre 1994 nach Alter und Geschlecht je Versichertem
[Seite der Druckausg.: 80]
ziemlich fit, und ohne daß sie sehr hohe Durchschnittsausgaben verursachen, eben am Leben so ganz normal teilnehmen, ihren Ruhestand genießen können, ohne daß er sehr stark durch Krankheiten beeinträchtigt ist. Das nimmt dann aber natürlich mit dem Alter deutlich zu. Wenn man das also vergleicht, die Zahlen, die ich eben hatte, also man sieht das hier, daß die über 80-jährigen mehr als doppelt so teuer sind wie der Durchschnitt. Das bezog sich jetzt auf die Gesamtausgaben und ich möchte es Ihnen nun für drei getrennte Leistungsbereiche ein bißchen im Einzeln zeigen. Und zwar zum Einen die ärztlichen Leistungen, also Behandlung bei Ärzten, die muß ja jeder von uns in Anspruch nehmen. (siehe Grafik Seite 81) Und da sieht man also, daß es z.B. im Geschlechts- oder im Altersvergleich - klar die Jüngeren sind immer billiger - aber nicht mehr so deutlich zunimmt, und daß diese Unterschiede zwischen den Jungen - hier liegen sie bei ca. DM 350 bis hin zu DM 900 bei den Alten - natürlich nicht mehr so ein großer Unterschied ist, wie es gerade eben bei den Gesamtausgaben der Fall war. Sie sehen, daß auch bei der ärztlichen Behandlung die Frauen deutlich wesentlich höhere Kosten verursachen als die Männer - die gehen also weniger zum Arzt. Und wir hatten eben gesehen, daß gerade im Alter bei den Gesamtausgaben - und Sie werden es auch bei den anderen Leistungsbereichen sehen - hier die Unterschiede im Geschlecht nicht mehr so hoch sind. Also während Männer im Krankenhaus - wie Sie gleich sehen werden - da Riesen-Extremwerte aufweisen, sind die Frauen eher bescheiden. Es ist also bei der ärztlichen Behandlung durchaus so, daß Frauen immer häufiger zum Arzt gehen und deshalb auch im Alter häufiger zum Arzt gehen.
Also, das waren die ärztlichen Behandlungskosten. Und das nächste sind die Arzneimittel (siehe Grafik Seite 82). Da ist es ja auch mit zunehmenden Alter so, daß fast jeder durchaus Arzneimittel nehmen muß. Man sieht, daß die Jungen wirklich ganz bescheiden dabei sind, die Frauen auch immer teurer sind bei den Arzneimitteln - mit Ausnahme dieser Altersgruppe von 60 bis 64 Jahren; das ist aber ein Problem von unserem Modell, das möchte ich also als Ausreißer hier interpretieren - die Frauen durchgehend häufiger Arzneimittel nehmen und auch wesentlich teurer sind. Und wir sehen halt, daß dann irgendwann ab dem Alter - also gerade hier, wenn es anfängt mit den Zipperlein, werden dann die
[Seite der Druckausg.: 81]
[Seite der Druckausg.: 82]
[Seite der Druckausg.: 83]
Dauerbehandlungen mit Medikamenten notwendig und das eine zieht das andere Medikament nach sich. Also sicherlich ein Problembereich und daraus resultiert auch, was ich gerade eben schon angesprochen habe, nämlich diese sehr hohen Selbstbeteiligungen von älteren Personen, die ja bei Arzneimitteln anfallen. Die bezahlen ja für die Großpackungen DM 7 und wenn Sie also davon ausgehen, daß sie regelmäßig Arzneimittel nehmen, dann läppert sich das ganz schnell.
Der interessanteste weil auch kostenträchtigste Ausgabenbereich, das sind die Ausgaben der gesetzlichen Krankenversicherung für stationäre Behandlung im Krankenhaus (siehe Grafik Seite 84). Hier das sind also DM 4.000, das sieht man gerade nicht mehr, da sieht man also doch, daß es sehr hohe Kosten sind und hier fällt es ganz stark auf, also im jungen Alter ist es relativ selten, also liegt deutlich unter DM 500, was da für Ausgaben anfallen und hier sind sie bei DM 3.500 im Durchschnitt. Hier ist auch das Phänomen nochmal sehr deutlich zu sehen, wo die Frauen das Schwangerschaftsrisiko, das ist in diesem Bereich sehr deutlich, das sind diese drei Buckel, und hier da werden es dann die Männer, die einfach teurer werden und die wirklich sehr viel und auch deutlich teurer werden. Es gibt eine Untersuchung von Kollegen in Hannover, die die Ausgaben mal untersucht haben, wann fallen denn an sich die höchsten Kosten an oder wie teuer sind Patienten kurz vor ihrem Tod und da sieht man, daß in den durchschnittlichen Kosten deutlich zum Tragen kommen die sehr hohen Kosten, die an sich weitestgehend in den letzten Monaten vor dem Tod verursacht werden über alle Leistungsbereiche hinweg und natürlich ganz besonders im stationären Bereich. Das heißt also, nicht jeder 65- bis 90-jährige wäre so teuer, sondern die ganzen Sterbefälle, die in dieser Altersgruppe liegen, mit den hohen Ausgaben fallen da rein.
Nachdem ich jetzt diesen Bereich zu den Leistungsausgaben abschließen wollte, stellen Sie dazu doch gleich Fragen solange die Grafiken noch da sind.
(Frage Frau Schmidt-Nebgen nach der Methode der Errechnung der Durchschnittsbeträge pro Altersgruppe und Geschlecht.)
[Seite der Druckausg.: 84]
[Seite der Druckausg.: 85]
Wir haben das auf der Basis von Einzeldaten einer Krankenversicherung ermittelt, wo für jede Person alle Ausgaben innerhalb von einem Jahr - also das Konto gab es nicht, also das wird auch jetzt erst wird langsam eingeführt in der gesetzlichen Krankenversicherung - da sind alle Kosten, die für eine Person angefallen sind, aufaddiert worden. Das gibt es insgesamt für drei kleinere gesetzliche Krankenkassen in Deutschland, die hat man auch verglichen, die sind auch vergleichbar und da haben wir genaue Kostenprofile bekommen. Und dann haben wir diese Kostenprofile genommen und für die gesetzliche Krankenversicherung hochgerechnet, also auf alle Versicherten der gesetzlichen Krankenversicherung nach Alter, Geschlecht und Einkommen hochgerechnet. Nach diversen Kriterien, die wir vorliegen hatten, haben wir das so abgebildet, daß sie dann mit den jährlich ausgewiesenen Gesamtzahlen übereinstimmen. Also das ist nicht einfach geteilt, sondern das bildet die tatsächliche Inanspruchnahme ab.
N.N.
Ich habe eine Frage zu Ihrer letzten Grafik zu den stationären Kosten. Da sind die Männer praktisch überall bis auf einen kleinen Schwangerschaftsbauch wesentlich höher dabei und trotzdem sind die durchschnittlichen Kosten bei den Frauen größer.
Busch
Das ist eine ganz normale Konsequenz der Besetzungszahlen: also nachdem wir hier natürlich viel, viel mehr Frauen haben, gehen natürlich mehr Frauenkosten ein.
N. N
Also die grüne Linie ist nicht durchschnittlich pro Person ?
Busch
Doch pro Person, aber es ist ja klar: nachdem viel mehr Frauen da sind in diesen Altersgruppen als Männer und wenn wir es dann dividieren
[Seite der Druckausg.: 86]
durch die Anzahl, dann ist es klar, daß die Frauen hier höher sein müssen als die Männer, weil die Durchschnittsausgaben über alle, da geht natürlich die Anzahl der Frauen in den einzelnen Altersklassen rein.
Braun
Die Höhe dieser Säule ist das Produkt aus diesem Durchschnitt mal der Anzahl der Inanspruchnahme.
Busch
Ja und das aufaddiert.
Gotlind Braun
Aber die Männer sind doch diejenigen, die mehr kosten !
Busch
Ja, aber es sind viel weniger Männer da. Diese Durchschnittskosten beziehen sich auf alle Kosten geteilt durch die Personen. Wenn ich diese hier jeweils multipliziere mal der Männer plus diese Kosten mal der Männer plus diese Kosten mal der Männer und dann durch die Anzahl der Männer teile, dann krieg ich diese gelbe Linie. Wenn ich das gleich für Frauen mache, dann multipliziere ich ja viel häufiger mit Frauen und wenn ich das dann durch die Anzahl der Frauen teile, da kommt ja viel mehr zum Tragen. Also, ob ich das hier mal fünf Männer rechne und das hier mal dreißig Frauen ist klar, daß sich das wesentlich deutlicher auswirkt.
Gotlind Braun
Also das Unklare kommt vielleicht daher, daß wir alle wohl verstanden haben, daß es da diesen Bauch gibt, da die Frauen die Kinder kriegen. Und jetzt sind wir irritiert darüber, warum, wenn die Leute alt werden, jetzt die Männer diejenigen sind, die offensichtlich mehr verbrauchen.
[Seite der Druckausg.: 87]
Braun
Weil die Frauen jenseits von 75 erst die hohen Sterbendenkosten einbringen, während die Männer sie bereits früher einbringen.
Busch
Nein, Männer sind auch so teurer. Daß Männer teurer sind, das muß man einen Mediziner erklären lassen, es liegt wahrscheinlich auch an den typischen Erkrankungsbildern von Männern oder auch wie, wehleidig Männer sind.
Theo Schwarz
Analog zu dem, was wir heute morgen gehört haben, liegt das wahrscheinlich an den höheren Aufwendung bei den ab 85-jährigen Männern, die dann leistungsfähiger seien, so habe ich das verstanden. Aber ich glaube doch, daß die absoluten Zahlen durch die Höhe der Lebenserwartung der Frauen zustande kommen und also durch diese Vielzahl der Fälle.
Busch
Das geht aber auch hier ein, also die Männer sind teurer. Die haben häufiger Krankenhauseinweisungen; also wenn wir es jetzt auf das Krankenhaus beziehen, sind sie länger im Krankenhaus usw. Warum das nun so ist, da sollte man vielleicht Epidemologen bemühen.
N.N.
Aber was hier der Ausgangspunkt der Frage war: Sie haben in Ihrer ersten Grafik dargestellt, daß insgesamt die Frauen, wenn sie alt sind, teurer sind. Und deshalb jetzt die Frage, warum sind hinsichtlich der stationären Unterbringung die Männer teurer ?
[Seite der Druckausg.: 88]
Busch
Die Frauen sind eigentlich durchgehend bei den Arzneimitteln und bei den ärztlichen Behandlungen teurer. Das ist jetzt hier die Insgesamtgrafik, die wir aufgelegt haben; da sehen Sie, daß die Männer mit Ausnahme von dieser Altersklasse teurer waren. Hier sehen Sie auch, das sind die stationären Kosten. Es war nur bei Arzneimitteln und bei ärztlicher Behandlung so, daß die Männer billiger waren. Also die Männer haben ein anderes Krankheitsverhalten; aber wir haben ja nicht zum Thema geschlechtsspezifische Unterschiede sondern altersspezifische.
N.N.
Ich habe also richtig verstanden, daß 90 Prozent der Bevölkerung bei der gesetzlichen Krankenversicherung sind und 50 Prozent der Krankheitskosten verursachen ?
Busch
Der Kosten im Gesundheitswesen insgesamt; also im Gesundheitswesen müssen Sie davon ausgehen, daß z.B. die Lohnfortzahlung natürlich ein sehr hoher Ausgabenblock im Gesundheitswesen ist, daß die Forschung, die Medizinerausbildung, der Klinikbau natürlich auch dazu gezählt werden muß. Also die Gesamtausgaben. Das geht davon aus, wie man diese Gesundheitsausgaben abgrenzt. Wenn man die Gesamtausgaben für Gesundheit betrachtet, kommen Lohnfortzahlungen auf 30 Prozent an diesen Gesamtausgaben, die für Gesundheit in dieser weiten Abgrenzung gerechnet werden. Dann haben wir noch, was ich eben gesagt habe, Hochschulbau, Ausbildung, Kliniken, also diese ganzen Bereiche öffentlicher Gesundheitsdienst, also diese Richtung, das sind die anderen 50 Prozent. Wobei, wenn man sagt, private Krankenversicherungen, das sind ca 5 Prozent und die gesetzliche Krankenversicherung sind eben 50 Prozent von diesen Ausgaben. Also haben wir Leistungsausgaben für Behandlung zusammen bei 55 Prozent der Gesamtausgaben für Gesundheit.
[Seite der Druckausg.: 89]
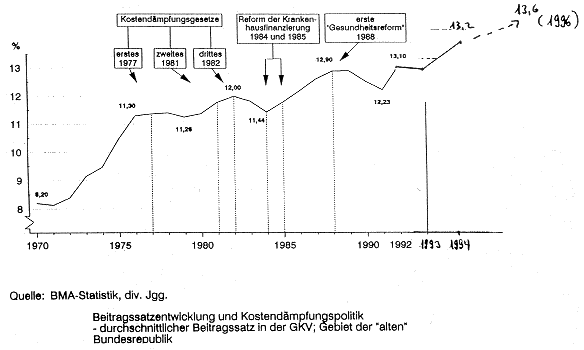
Also Sie haben gesehen, das sind durchaus sehr hohe Ausgaben. Insgesamt 179 Milliarden Mark waren es im Jahr 1994, die die gesetzliche Krankenversicherung für die Sachleistungen aufgewandt hat (Verwaltungsausgaben sind eher ein kleiner Anteil daran). Bekanntermaßen gab es im Gesundheitswesen an sich schon seit Jahren immer wieder Kostendämpfungsgesetze. Also die Ausgaben sind gestiegen, die Beitragssätze sind gestiegen, dann gab es ein großes Gesetz. Es gab vorher viel Geschrei um das Gesetz, alle Beteiligten fanden die Gesetze schrecklich, ob es denn die Leistungserbringer waren, die Krankenhäuser, die Ärzte, die Pharmaindustrie oder die Versicherten oder die Politker, keine Gruppe konnte mit diesen gesetzlichen Vorgaben leben. Und jetzt möchte ich Ihnen einfach mal zeigen, was da für ein Mechanismus dahintersteckt (siehe Grafik Seite 90). Das läßt sich wirklich sehr schön deutlich zeigen anhand dieser Grafik, was diese ganzen Kostendämpfungsgesetze zu bedeuten haben und zu welchen Auswirkungen sie geführt haben. Ich habe die Gesetze seit 1970 halt mal berücksichtigt. Sie sehen hier nochmal, die Kosten, die Gesamtausgaben der GKV, sind an sich permanent angestiegen. Hier sind so kleine Dellen, vor diesen kleinen Dellen waren immer irgendwelche gesetzlichen Maßnahmen. Es war also so: vor der gesetzlichen Maßnahme, wurde das diskutiert, die ganzen Patienten sind noch mal schnell zum Arzt gegangen, habe sich ihre Arzneimittel verordnen lassen, haben ihren Zahnersatz machen lassen, das gab dann beim Blüm, das sieht man hier sehr schön, diesen Blümbauch, beim Seehofer kann man nicht vom Bauch reden, das ist dann vielleicht die Seehoferdelle, die ist auch nicht ganz so ausgeprägt, aber wir können uns alle noch gut daran erinnern, wie also die Zahnärzte gerade 1988 und dann 1992 noch einmal einen Riesenrush hatten und der ganze Zahnbereich vorgezogen wurde, das hat dann immer zu solchen massiven Kostenanstiegen geführt, kurz bevor so ein Gesetz gültig war und im Folgejahr sind natürlich erstmal die ganzen vorgezogenen Ausgaben nicht mehr angefallen. Dann ging es also hier runter und sobald dieser Vorzieheffekt und vielleicht ein kurzfristiger Effekt durch diese neuen Maßnahmen gegriffen hat, ist es drastisch wieder nach oben gegangen. Das sieht man jetzt hier auch sehr schön mit dem Gesundheitsstruktur-gesetz. Wir hatten eine kurze Konsolidierung der Ausgaben, das war hauptsächlich auch durch die Budgetierung begründet und sind also jetzt
[Seite der Druckausg.: 90]
Gesamtausgabender GKV im früheren Bundesgebiet,
in Mrd. DM, 1970 - 1992
[Seite der Druckausg.: 91]
bei 178 Milliarden angelangt,. Und Seehofer hat ja jetzt verkündet, die Beitragssätze werden um 0,5 Prozent steigen zum Jahresende. Da sind ja auch die neuen Kostendämpfungsdiskussionen im Gange und davon erhofft man sich dann wieder eine Konsolidierung, aber es geht immer wieder nach oben.
Ich möchte nur dazu sagen, also diese Ausgabenentwicklung sieht zwar ziemlich brinsant aus, es ist aber so, daß der Anteil z.B. am Bruttosozialprodukt relativ konstant geblieben ist. Also da kommt natürlich ganz klar die Preissteigerungskomponente zum Tragen, besonders die allgemeine Lohnentwicklung, 70 Prozent der Ausgaben im Gesundheitswesen entstehen für Lohn- oder Gehaltsausgaben. Das ist klar, wenn die Gehälter entsprechend ansteigen, steigen auch die Ausgaben. Wir haben also von 1976 bis 1992 - dann ist die deutsche Einigung dazugekommen - einen relativ konstanten Anteil von 9 Prozent der Gesundheitsausgaben am Bruttosozialprodukt. Vorher war er noch niedriger aber da kam dann ein Riesenschub, wo die Krankenhauslage deutlich verbessert wurde, wo eine Reihe von neuen Krankenhäusern gebaut wurde und jetzt haben wir ein Problem eben dadurch, daß bei den Gesundheitsausgaben insgesamt betrachtet die Neuen Bundesländer einfach diese Statistiken ein bißchen verzerren, weil der Grundlohn dort unterdurchschnittlich ist, insbesondere auch durch die hohe Arbeitslosenquote, die Ausgaben aber schon fast auf dem gleichen Niveau sind; insofern haben wir jetzt einen Anteil von über 10 Prozent. Im internationalen Vergleich ist es also an sich auch keine dramatische Entwicklung. Das ist also in anderen Ländern mit einem vergleichbaren Gesundheitswesen eher noch höher und in den USA liegt der Anteil bei ca. 14 Prozent, obwohl für viele Teile der Bevölkerung die Gesundheitsversorgung wesentlich schlechter ist.
Jetzt wollte ich einfach mal ein paar Ansatzpunkte zeigen, die mit dem Gesundheitsstrukturgesetz von 1993 initiiert waren. Das war dann zum ersten Mal ein Gesetz, wo die Politiker, also Lahnstein-Kompromiß, ja allgemein bekannt, der dann auch sehr positiv diskutiert wurde, wo dann zum ersten Mal auch ganz konkret strukturelle Maßnahmen angegangen wurden. Bislang war das meist so, daß im Rahmen dieser Kostendämpfungsgesetze Leistungsausgrenzungen stattfanden: die Selbstbeteiligung wurde erhöht, es wurden andere Bemessungsgrundlagen geschaffen
[Seite der Druckausg.: 92]
oder dieser Verschiebebahnhof der Sozialpolitik wurde bemüht, es wurden dann die Arbeitslosenbeiträge mal krankenversicherungspflichtig und mal nicht, dann wurde was in die Rentenversicherung verschoben. Es wurde aber nichts grundsätzliches am Gesundheitswesen verändert. Das Gesundheitsstrukturgesetz von 1993 hat also zum ersten Mal strukturelle Maßnahmen beinhaltet, das ist also ein bundesweit, kassenartenübergreifender Risikostrukturausgleich. Ich möchte Ihnen also auch jeweils dazu sagen, daß das für die Älteren bedeutet. Wir haben, das ist aber dann sehr technisch, wir haben schon immer einen Risikostrukturausgleich für Rentner gehabt. Für Rentner gab es ja einen einheitlichen Beitragssatz auch zur gesetzlichen Krankenversicherung und zwar so, daß die jeweilige Krankenversicherung nicht besonders belastet wurde, wenn sie einen sehr hohen Rentenanteil hatte.
Was interessant ist, daß jetzt die Kassenwahlfreiheit ab 1996 für alle Mitglieder der gesetzlichen Krankenversicherung gilt; also jeder kann jetzt erstmalig seine gesetzliche Krankenversicherung wählen, bislang konnten das nur Angestellte, jetzt kann also auch jeder Arbeiter, wenn er will oder jeder kann sich die billigste Krankenversicherung aussuchen. Wobei die Unterschiede nicht mehr sehr hoch sind, eben durch diesen Risikostrukturausgleich, die Beitragssätze schwanken bloß um 1 Prozent. Ab 1996 gibt es den Kontrahierungszwang, d.h. alle Kassen sind verpflichtet, Versicherte aufzunehmen; also da können Sie dann tatsächlich einen Prozentpunkt sparen oder zur Schwäbisch Gmünder gehen; aber sie wird mittelfristig teurer; also mittelfristig kann man davon ausgehen, daß sich die Beitragssätze angleichen werden. Also es wird nicht sehr viel daraus resultieren, diese Kassenwahlfreiheit führt nämlich jetzt auch zu - was in der aktuellen Kostendämpfungsdiskussion hochgekocht wird - Wettbewerb der gesetzlichen Krankenkassen untereinander. Also Wettbewerb ist dann z.B. Bezahlung von - was denn heiß umstritten ist - Bauchtanzgruppen als Negativbeispiel, es gibt aber auch diese Wirbelsäulengymnastik, dann gibt es „Gesund älter werden", das ist von den Ersatzkasse so ein Programm, wo es um Wohnraumanpassung, um Ernährung geht. Es gibt also eine Vielzahl von Kann-Leistungen von einzelnen Krankenversicherungen, die sich eben jetzt darauf vorbereiten, möglichst viele Versicherte neu hinzuzugewinnen. Das ist ein ganz wesentlicher Anteil der aktuellen Diskussion, die sich eben nach dem
[Seite der Druckausg.: 93]
GSG anschließt. Es ist die Frage, ob Kassenwahlfreiheit jetzt gerade für Ältere von besonderer Bedeutung ist, solange es einen einheitlichen Beitragssatz gibt und ein weitgehend festgeschriebenen Leistungskatalog. Es ist an sich vollkommen egal, ob ich bei der AOK, die zumindest noch in Bayern am wenigsten bürokratisch, am flexibelsten reagiert, also wenn Sie da was brauchen, dann können Sie sicher sein, wenn Sie AOK-Versicherter sind, daß es ganz schnell geht; und wenn Sie meinetwegen bei der Barmer versichert sind, dann kriegen Sie es wahrscheinlich nie. Also das Image der AOK ist jetzt in Bayern sehr positiv und die Ersatzkassen sind da eher unflexibel geworden. Dazu möchte ich jetzt nur ein Beispiel anführen, das betrifft z.B. die Leistungen bei Schwerpflegebedürftigkeit, wie sie bis zum Pflegeversicherungsgesetz bezahlt wurden, wenn Sie also bei der AOK versichert waren und Sie haben Sachleistungen beantragt, dann konnte man das relativ unbürokratisch machen, da gab es den „Bayerischen Weg". Da mußte man also kein Gutachten beim medizinischen Dienst der Krankenversicherungen einholen sondern Sie haben auch über einen längeren Zeitraum hinweg als vier oder sechs Wochen die Grund- und Behandlungspflege bezahlt bekommen. Oder wenn Sie ein Bett brauchen oder sonst etwas, Sie können sicher sein, daß die AOK Augsburg jetzt insbesondere, das am schnellsten herbeischafft. Da haben wir auch das Laiensystem sehr gut aufgebaut.
Also die Neugestaltung der Selbstverwaltung ist kein, sagen wir so, wichtiger Ansatzpunkt in diesem Bereich, also weil er sowieso relativ wenig zu sagen hat, die Selbstverwaltung, das ist ein Abstimmungsorgan, es wird eines bleiben auch bei den jetzt hauptamtlichen Vorständen; das hat aber, sagen wir so, wenn wir das bezogen auf die Älteren betrachten wollen, keine großen Auswirkungen.
Wir haben dann hier den stationären Sektor, da hat sich relativ viel getan. Ab 1996 gibt es leistungsgerechte Entgeltformen. Bis jetzt gab es ja den vollpauschalierten tagesgleichen Pflegesatz, egal warum Sie im Krankenhaus waren, es wurde jeden Tag das gleiche bezahlt. Und inzwischen ist es so, daß also für eine Reihe von Leistungen Fallpauschalen bezahlt werden, d.h. egal wie lange Sie tatsächlich drin sind und welche Behandlungen Sie bekommen, es gibt einen konkreten Betrag und den gibt es für alle Krankenhäuser, egal wo Sie jetzt konkret drinliegen. Von
[Seite der Druckausg.: 94]
[Seite der Druckausg.: 95]
dieser Einführung leistungsgerechter Entgeltformen werden teilweise natürlich auch die Älteren betroffen sein. Insbesondere wird es die älteren, teureren Patienten betreffen, weil sie natürlich die wesentlichen Ausgaben im stationären Sektor verursachen. Ob das ein Kostendämpfungspotential ist, sei mal dahingestellt. Ob das sehr positiv ist, wenn man sagt, Du Patient hast deine Fallpauschale aufgebraucht, Du mußt jetzt raus aus dem Krankenhaus; ist eher vielleicht eine Frage gerade bei älteren, multimorbiden Patienten, die problematisch zu sehen sein könnte.
Dann Förderung der Verzahnung von stationärem und ambulantem Sektor; das betrifft z.B. die Ermächtigungen: auch die Krankenhäuser möchten ja auch gerne ein bißchen - sollen ja auch - ambulant operieren. Die Krankenhausärzte, wird gefordert, sollen auch mehr an der ambulanten Versorgung teilhaben können, das ist bis jetzt aber noch nicht umgesetzt. Es geht aber auch da drum, z.B. den Rehabilitationssektor mit dem stationären Akutsektor zu verzahnen oder auch Pflegebereich, was natürlich ein ganz zentraler Ansatzpunkt ist. Das ist also insbesondere bei der Erbringung von ambulanten Leistungen oder auch, wie Sie heute vormittag gehört haben, daß das Sterben zuhause vernünftig und angemessen bezahlt wird, und daß die Betroffenen auch soweit unterstützt werden, wie es den Gegebenheiten gerecht wird. Das läuft also unter „Förderung der Verzahnung von stationär und ambulant". Wie weit das umgesetzt ist, ist noch das zweite Paar Stiefel.
Dann haben wir Förderung betriebswirtschaftlicher Strukturen, also Krankenhäuser sollen Gewinne machen usw. Ganz grundsätzlich haben wir in fast allen Leistungsbereichen eine Budgetierung gehabt, d.h. die Ausgaben wurden einfach festgeschrieben, der Ausgabenanstieg und zwar an der Grundlohnsumme, also an dem Einkommen. Das ist also kein Kostendämpfungsmittel sondern ein ganz einfach eine Ausgabenbegrenzung.
Zahnärztliche Behandlung ist ganz interessant. Wir haben hier z.B. erstens Mal einen degressiven Punktwert, d.h. wenn Zahnärzte zuviel erbringen, sinkt der Punktwert ab einer gewissen Menge von der durchschnittlichen Praxis, kriegt er weniger bezahlt, als er vorher erbracht hat
[Seite der Druckausg.: 96]
an Leistungen. Dann die Ausgrenzung medizinisch nicht notwendiger Versorgungsleistungen. Äußerst problematisch: Brückenglieder, wenn mehr als zwei Zähne überbrückt werden sollen, werden nicht mehr von der Krankenversicherung bezahlt. Die können sich dann diejenigen, die das Geld haben, selber kaufen und die anderen können dann halt mit einem vielleicht nicht ganz gleichwertigen Zahnersatz umgehen. Und hier ist dann z.B. auch die Gewährleistungspflicht eingeführt worden, daß die Ärzte auch für ihr Handeln haften müssen. Sie haben also z.B. auf Kronen zwei Jahre Gewährleistungspflicht. Sie können aber auch z.B. mit einer ganz normalen Füllung zu einem Vertrauensarzt hingehen und sagen, hat er das ordentlich gemacht ja oder nein.
Es gibt noch eine Reihe weiterer zentraler Ansatzpunkte. Da möchte ich nur die Stärkung der hausärztlichen Versorgung noch einmal betonen. Es geht ja darum auch, was die AOK jetzt fordert in einem Modellvorhaben, daß gerade die Hausärzte besser honoriert werden sollen, daß von Hausärzten auch die Informationen besser zusammengeführt werden sollen. Hausarzt also nicht nur als Gatekeeper, der die Patienten weiterüberweist, sondern der Hausarzt wirklich auch als Vertrauensperson für die Betroffenen. Das ist natürlich ein ganz wesentlicher Ansatzpunkt bei den älteren Patienten, bei den Jungen ist es relativ egal, ob sie ihre Grippe daheim auskurieren oder nicht, aber je älter umso notwendiger ist meines Erachtens nach auch die hausärztliche Versorgung und auch die angemessene Honorierung von den Hausärzten. Denn wenn die mal diese ganzen Krankheitsbilder zusammenführen, dokumentieren und eine abgestimmte Behandlung zwischen den Fachdisziplinen gewährleisten wollen, dann sollte man das auch honorieren. Das sind also nur ein paar, es gibt da noch eine Reihe von anderen Ansatzpunkten, die aber jetzt nicht so zentral sind.
Das wesentliche ist, auf der Basis von diesem Gesundheitsstrukturgesetz ist ja jetzt die neue Diskussion für Gesundheit 2000 entbrannt. Und im Rahmen von Gesundheit 2000, die jetzt eben diese drohenden 0,5 Prozentpunkte Beitragssatzanhebung wieder in Griff kriegen soll, da geht es eben um Einführung von Wettbewerbselementen in der gesetzlichen Krankenversicherung, da geht es um Tarifvielfalt: also die einzelnen Krankenversicherungen dürfen sich überlegen, ob sie Wahl- und Grund-
[Seite der Druckausg.: 98]
tarife anbieten wollen. Es sind vielfältige Überlegungen im Gange, wo es nun konkret langgeht, läßt sich relativ schlecht sagen. Es sind auch Leistungsausgrenzungen wieder in der Diskussion, werden z.B. Brillen als medizinisch nicht notwendig bezeichnet: obwohl also auch für einen jungen Menschen ist es also eine Zumutung und die Folgekosten, die eben aus den Stürzen resultieren, weil man nichts sehen kann, sind wahrscheinlich wesentlich höher als die 20 Mark Zuzahlung, die es noch gibt. Gerade für ältere Patienten ist es äußerst bedenklich, wenn sie keine angemessenen regelmäßigen Sehhilfen mehr bezahlt kriegen, weil das ja sehr stark auch die Eigenständigkeit einschränken kann und die eigenständige Teilhabe am Leben. Genauso das gleiche gilt für Hörgeräte. Da ist auch die Frage, ob man sich nicht ins eigene Fleisch schneidet und es im Effekt teurer ist, wenn man solche Leistungen ausgliedert, weil sie natürlich viel, viel teurere Leistungen nach sich ziehen können, wenn die Leute sich nicht mehr selber versorgen können.
Ich habe Ihnen jetzt so einen kurzen Abriß, ich hoffe nicht zu schnell, über die Kostendämpfungsdiskussion gegeben und ich möchte noch auf diesen dritten Bereich eingehen. Wir hatten das ja am Anfang, diese drei Ansatzpunkte bei der Kostendämpfung oder bei dem Thema, das war diese erste Folie, also Finanzierung und Ausgaben und Gesetzgebung haben wir angesprochen. Medizinisch-technische Entwicklung und das dritte ist die demographische Entwicklung.
Es ist ja der Generationenvertrag in aller Munde, hält er oder hält er nicht. Was heißt das für die gesetzliche Krankenversicherung. Dies haben wir auch versucht, anhand von Modellrechnungen mal zu überlegen, wie das konkret ausschaut. Diese Modellrechnungen basieren wieder auf diesem einem Mikrosimulationsmodell, von dem ich schon berichtet habe, und auf der achten koordinierten Bevölkerungsvorausberechnung des statistischen Bundesamtes. Und aus diesen beiden Datenquellen haben wir Modellrechnungen gemacht, um einfach mal zu gucken, wie entwickelt sich denn das Ausgaben- und Einnahmegeschehen in der gesetzlichen Krankenversicherung in den nächsten fünfzig Jahren. Das Mikrosimulationsmodell wurde für diese Berechnungen jetzt auf das Jahr 1993 fortgeschrieben und die achte koordinierte Bevölkerungsvorausberechnung ist die aktuellste Bevölkerungsprognose des sta-
[Seite der Druckausg.: 98]
tistischen Bundesamtes (die siebte war äußerst problematisch, da wurden also insbesondere problematische Annahmen über die Wanderungsbewegungen getroffen. Für diejenigen, die es interessiert, nur ganz kurz, was geht denn rein in so eine Bevölkerungsprognose, was für Annahmen. Man muß natürlich Annahmen über die Geburtenhäufigkeit machen, man muß jetzt gerade eben immer unterscheiden zwischen den neuen und alten Bundesländern, das erschwert das Ganze natürlich erheblich, also in diese achte koordinierte Bevölkerungsprognose ging also ein, daß z.B. das Gebärverhalten von den Frauen gleich bleibt, also 1,4 Kinder je Frau im Schnitt, und daß die neuen Bundesländer, die ja kurzfristig so ein Abflachen hatten, auch wieder bis 2005 auf das Niveau von den alten Bundesländern kommen. Dann gehen Annahmen über die Sterblichkeit ein, also für männliche und weibliche Personen unterschieden, für männliche Neugeborene lag sie bei 73,2 Jahren, für weibliche Neugeborene bei 77,2 Jahren und man geht davon aus, daß das noch weiter ansteigen wird, auch wieder, daß sich die neuen Bundesländer mittelfristig angleichen werden. Ein ganz wesentlicher Bestandteil bei diesen Prognosen sind die Wanderungen. Und da geht es darum, wieviel Nettozuwanderungen haben wir denn wohl im Durchschnitt. Nettozuwanderungen haben natürlich auch wieder ganz wesentliche Auswirkungen auf die Geburtenrate, auf die Sterblichkeit usw. Und das, was ich Ihnen vortragen werde, ist die mittlere Variante, die von 200.000 Zuwanderern jährlich ab dem Jahr 2000 ausgeht. Das ist also durchaus plausibel.)
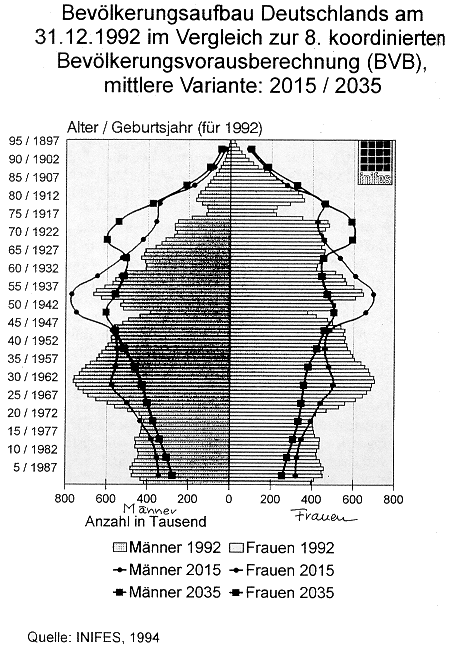
So. Jetzt kommen wir zu unserem schönen Bevölkerungsbaum (siehe Grafik Seite 94). Sie sehen also hier diese großen Flächen, links Männer, rechts Frauen, das sind also die bisherigen Besetzungen von den einzelnen Altersklassen. Wir haben hier einmal den Geburtenausfall bedingt durch den ersten Weltkrieg, hier bedingt durch den zweiten Weltkrieg, das betrifft Männer und Frauen gleichermaßen. Wir sehen auch daß, was bekannt ist, hier die Frauen in den höheren Altersklassen wesentlich stärker vertreten sind und es ist vielleicht annähernd noch als Pyramide zu bezeichnen, obwohl das hier schon arg dünn geworden ist. Wenn wir jetzt davon ausgehen, wie entwickelt denn sich die Zahl der Männer bis zum Jahr 2015, dann haben wir hier diese Linie, da sieht man schon, daß das von einer Pyramide schon ziemlich weit weg ist, bei
[Seite der Druckausg.: 99]
[Seite der Druckausg.: 100]
Frauen das gleiche, haben wir hier diese Linie. Also wir kriegen dann insbesondere bei den mittleren Altersklassen die ganz hohen Besetzungen rein und wenn man dann bis zum Jahr 2035 geht, das ist natürlich eine sehr weite Perspektive, dann ist das diese Linie, da sieht man also, daß die dann hier auch in dem Rentenalter langsam erreicht sind, dann haben wir hier diesen Kreisverlauf. Dann sind das auch die am höchsten besetzten Altersklassen, 70 bis 75.
So, jetzt nochmal zur Erinnerung: wir hatten ja diese durchschnittlichen Leistungsausgaben angesprochen. Die sind Grundlage für die weiteren Berechnungen: die Ausgabenprofile der einzelnen Altersgruppen- und Geschlechter werden jetzt genau diesen, gerade eben aufgezeigten Besetzungen der Alterklassen zugrunde gelegt und man geht in dieser Modellrechnung davon aus, daß die Ausgaben je Gruppe konstant bleiben. Denn wir wollten nur den demographischen Effekt darstellen ! Also die Ausgaben für 70-jährige bleiben konstant, auch für 70-jährige in Zukunft, also wir haben nicht die Strukturkomponente drin und auch keine Preiskomponente, sondern nur die rein demographische Komponente.
Und was bedeutet das jetzt konkret für die Entwicklung der Ausgaben und der Einnahmen ? Ich habe schon gesagt, wir haben die mittlere Zuwanderungsrate unterstellt und wir sehen, daß hier, das sind die Ausgaben diese blaue Linie, die steigen dann noch an und sinken dann ab, das sind die Gesamtausgaben. Hier haben wir die Einnahmen. Und hier, klar das ist die Differenz zwischen diesen beiden, also das ist quasi die Deckungslücke. Hier ist ein kleiner Knick bei den Ausgaben, also die ganz teuren Altersgruppen sind zur Zeit nicht so da, das liegt also insbesondere auch an dem Geburtenausfall aus dem zweiten Weltkrieg. Sie sehen, daß hier ein Anstieg bis zum Jahr ca. 2020 stattfindet und dann geht es langsam wieder bergab, was einfach durch die geringer werdende Bevölkerung begründet ist. Die Einnahmen gehen schon viel eher deutlich zurück, eben durch die zunehmende Anzahl der Rentner gehen natürlich die Einnahmen zurück, weil die Rentner natürlich wesentlich geringere Beiträge bezahlen. Und so gesehen steigt also die Deckungslücke doch ganz beträchtlich an, aber es dauert: also bis zum Jahr 2020 ist es also noch relativ moderat, deutlicher wird es dann bis zum Jahr
[Seite der Druckausg.: 101]
2040, aber was sich da dann insgesamt am System der Krankenversicherung und an dem Gesundheitsspektrum geändert hat, das läßt sich natürlich schlecht sagen.
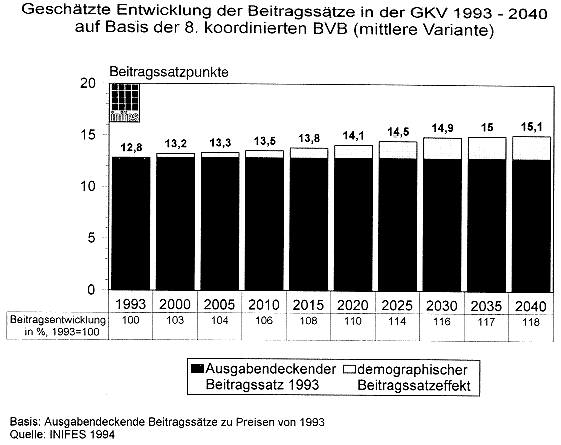
Jetzt als letztes möchte ich Ihnen das in einem Beitragssatzeffekt mal kurz darstellen. Die Rechnungen bezogen sich auf das Jahr 1993, da sind wir von dem 12,8 Prozent Beitragssatz ausgegangen. Es war ein ausgabendeckender Beitragssatz, der tatsächliche war geringfügig anders, das hat aber auch modelltechnische Gründe, und wir sehen, wieviel hier von der Beitragssatzzunahme allein durch die Demographie bedingt ist. Das ist also dieser gelbe Teil, der dann hier bis zum Jahr 2015 ein Prozentpunkt ausmacht und dann bis zum Jahr 2040 liegt er dann schon bei 2,3 Prozentpunkten. Als Fazit kann man also sagen, daß der rein demographisch bedingte Beitragssatzeffekt ja nicht so gravierend ausfällt, wie wir das zumindest erwartet hätten, daß er durchaus sich in überschaubarem Rahmen hält. Daß z.B. dieser technische Fortschritt wahrscheinlich wesentlich stärker zu Beitragssatzerhöhungen führen wird, als es jetzt rein die zunehmende Alterung der Bevölkerung ist.
Nochmal: also 1970 lagen wir noch bei 8,2 Prozent, dann ist er auf 1975 sehr deutlich 11,3 Prozent gestiegen, das ging aber einher mit Leistungsverbesserungen insbesondere im stationären Sektor. Da gab es immer diese kleinen Entwicklungen, jetzt hier wieder identifiziert mit der Gesetzgebung, die dahinterstand. Er nimmt kontinuierlich zu und die Steigerung erfolgt an sich immer schneller als früher. Also dieser Seehofereffekt war relativ kurzfristig und wir sind also ganz schnell wieder bei deutlichen Steigerungsraten angekommen.
(Zwischenfrage: 8,2 Prozent wovon?)
8,2 Prozent der Grundlohnsumme. Also vom Einkommen bis zur Beitragsbemessungsgrenze; Kassenbeitrag das ist Arbeitgeber- und Arbeitnehmeranteil zusammen.
[Seite der Druckausg.: 102]
Braun
Also Sie sagten vorhin, ihre Erwartung war eigentlich, daß die gelbe Kurve größer ausfällt.
Busch
Ja. Also vor allen Dingen kurzfristig ein bißchen höher ausfällt. Also das wird dann hier schon sehr deutlich in diesem Bereich bis zum Jahr 2015, 2020 und weiter ist meine Perspektive jetzt auch nicht unbedingt. Es ist also durchaus im begrenzbaren Rahmen, vor allen Dingen, wenn man sieht, wie die Beitragssätze sonst schon immer geschwankt haben.
Ich habe Ihnen jetzt drei verschiedene Perspektiven so zu dem Thema Gesundheit und ältere Patienten, ältere Menschen und Gesundheitssysteme aufgezählt. Ich möchte jetzt ganz kurz die wesentlichen oder ein paar wesentliche Aussagen nochmal zusammenfassen.
Es ist unbestritten so, daß ältere Patienten teurere Patienten sind. Es ist auch unbestritten, daß die höchsten Kosten für einen Patienten in seinen letzten Lebensmonaten entstehen; wobei die Kosten geringer werden je älter der Patient wird. Der stationäre Sektor trägt wesentlich zuden hohen Kosten für ältere Patienten bei und zuletzt: die demographische Entwicklung führt zu einem Beitragssatzeffekt von ca. plus 10 Prozent der heutigen Sätze in einem Zeitraum von 25 Jahren.
Was können wir jetzt für Folgerungen daraus ziehen ? Insbesondere, wenn wir mal sagen ältere Patienen, ältere Mitbürger gleich teurere Patienten; wie wollen wir das Gesundheitswesen dann irgendwie versuchen, möglichst stabil zu halten ?
Erstens: in der Medizin muß ein Umdenken und eine Neuorientierung erfolgen. Sie hat sich verstärkt an den spezifischen Erfordernissen der älteren Menschen zu orientieren.
[Seite der Druckausg.: 103]
[Seite der Druckausg.: 104]
[Seite der Druckausg.: 105]

[Seite der Druckausg.: 106]
Zweitens: es müssen in Zukunft spezielle Facharztausbildungen angeboten werden, die insbesondere die geriatrischen und gerontopsychiatrischen Erkrankungsbilder angemessen berücksichtigen.
Das Dritte das ist eigentlich stark die interdisziplinäre horizontale und vertikale Vernetzung und Integration aller Versorgungsinstanzen, die Grundvoraussetzung für eine bedarfsgerechte, finanzierbare medizinische Versorgung älterer Mitbürger in der Zukunft.
Diese Voraussetzungen sollten erfüllt sein, um unser weitestgehend doch gutes Gesundheitswesen in Zukunft finanzierbar zu lassen und auch für breite Teile der Bevölkerung eine gute und vergleichbare Sicherung zu gewährleisten, was denn bei Grund- und Wahlmodellen denn sicherlich nicht mehr der Fall ist, weil das der Einstieg in die Zweiklassenmedizin wäre. Ich danke Ihnen.
Braun
Jetzt legen wir eine Viertelstunde Pause ein.
Braun
Ein bißchen verzeihlich mit Verspätung weiter; Fragerunde zu diesem Teil „Alter, Gesundheitskosten, Zusammenhänge".
Paul Pruß
Warum kommen die Amerikaner erst jetzt auf die Idee, diese Sozialversicherung einzurichten ? In Deutschland hat es ja schon Bismarck gemacht.
Braun
Also, können wir die Frage auf heute abend vertagen, wenn Frau Hoskins dran ist ?
[Seite der Druckausg.: 107]
Busch
Es fahren ja dann auch deutsche Politiker in die USA rüber, wo sie sich angucken sollen, wie wohl das System funktioniert, ob wir das hier installieren sollen. Also das läuft an sich entgegen jeglicher Logik, total gegensätzlich, aber die Deutschen informieren sich ja in den USA, wie denn so ein marktwirtschaftliches System funktionieren könnte. Aber das andere dann wirklich heute abend.
Schwarz
Herr Seehofer hat ja nun die Positivliste nicht herausgebracht, trotzdem sie beschlossen war. Dagegen hat dann der Ellis Huber in Berlin diese Positivliste gebracht, die ja an und für sich bundesweit an die Ärzte verschickt worden sind. Haben Sie die Möglichkeit diese Positivliste auszuwerten, was dadurch gespart werden kann ? Können Sie das wissenschaftlich machen ?
Busch
Also, ich nehme an, daß man an die Liste rankommen kann und ich bin mir auch sicher, daß das wissenschaftliche Institut der Ortskrankenkassen, die auch jährlich den Arzneimittelreport herausgeben, genau damit rechnen werden. Wir selber können das natürlich nicht machen, weil in unserer Mikrodatenbasis natürlich nicht die einzelnen Medikamente sondern die Kosten für Medikamente und die Anzahl der Medikamente, aber natürlich nicht die Verordnung dahinter. Das wäre für uns auch als, sagen wir, Sozialwissenschaft nicht möglich, medizinische Auswertungen zu machen. Wäre aber bestimmt mal interessant, was dabei rauskäme.
N.N.
Ich bin nochmal bei diesen 50 Prozent Kosten für die Krankenversicherung. Also 50 Prozent Kosten kommen dann ja woanders her. Da läßt sich nichts dämpfen ? Also kann man sich vorstellen, daß in Zukunft die
[Seite der Druckausg.: 108]
Forschung billiger wird oder daß man weniger Krankenhäuser bauen muß oder daß das Verhältnis sich verschiebt ?
Busch
Gut, aber das hat jetzt nichts z.B. mit den Ausgaben der gesetzlichen Krankenversicherung und den Lohnnebenkosten, dem Beitragssatz zu tun. Es ist unbestritten so, da wird wohl auch schon gedämpft werden, also gerade Krankenhäuser in die Richtung geht es, daß man da ja auch abbauen will, Bettenabbau soll stattfinden, es sollen Betten umgewidmet werden, also jetzt auch mehr in den geriatrischen Bereich. Wieweit man da Forschung einsparen kann, sei mal dahingestellt. Aber an dem Hauptbatzen, nämlich den Lohnfortzahlungen kann man nicht sparen. Oder aber, ich meine, man ändert die Gesetze und führt die Karenztage und all so was ein. Das ist dann aber eine ganz andere Sache und hat nichts mit dem System der Krankenversicherung an sich zu tun.
Dürrschmidt
Ich wollte gerne nochmal auf Ihre Forderungen hinausgehen. Die waren ja vielleicht doch aus der Zeit heraus begründet etwas zu knapp. Umdenken, Neuorientierung. Vielleicht können Sie mal sagen aufgrund Ihrer Ergebnisse, statistische Auswertungen, all der Daten, die Sie vorneweg angestellt haben, was sind denn nun die Vorschläge des Institutes, wo das Ganze gemacht wurde. Was ist denn ganz konkret das Umdenken und das Neuorientieren was gemacht werden muß. Auch in der Hinsicht, Sie haben irgendwann in Ihrem Vortrag mal gesagt, daß eigentlich nicht berücksichtigt wird, daß die älteren Jahre, die unheimlichen Kosten, die dort anfallen, eigentlich viel eher abgefedert werden könnten.
Busch
Dazu ganz grundsätzlich, das sind zwei an sich unterschiedliche Vorhaben gewesen, die wir durchgeführt haben für einen anderen Zweck. Es war also auch nie beabsichtigt, politische Forderungen heraus zu ziehen, wir haben es auch nicht zielgerichtet daraufhin gemacht. Wir sind auch im Bereich von Public Health und den Versorgungskonzepten für Ältere
[Seite der Druckausg.: 109]
und Pflegebedürftige ziemlich aktiv. Also es ist nicht so, daß die Daten nun zwingend sagen, so ist der Umbau des Gesundheitswesens zu betreiben, gestützt auf diese statistischen Auswertungen.
Es ist einfach nur zur Darstellung, wie sieht das System aus. Wobei ich dabei also da einigen Kritikerinnen sehr deutlich gesagt habe, das sind Prognoserechnungen, das sind vorsichtige Überlegungen, wie es vielleicht aussehen könnte. Das ist also ganz bestimmt nicht die garantierte Zukunft, man muß das mit wirklich sehr viel Vorsicht interpretieren. Es ist also nicht so, daß wir jetzt sagen, so wird es sein und die Politik hätte sich jetzt genau daran auszurichten, wie das sich konkret entwickelt, und sagen, es sind ja nur wenig Alte und wir müssen da gar nicht eingreifen oder sonst was. Also, bei aller Schönheit von Prognosemodellen, man hat nachher Zahlen dastehen und kann man schön Kostenverläufe interpretieren. Es ist bloß ein kleiner Versuch irgendwie die Zukunft mal ein bißchen abzubilden auf der Basis von Daten.
Diese Forderungen am Schluß haben sich jetzt zielgerichtet auf die Älteren bezogen. Wir sind auch der Überzeugung, daß ein abgestimmtes und verbessertes System, was auch in die Richtung von meinem Vorredner ginge, im Endeffekt auch Kosten sparen kann. Das ist also auch unter Einbezug von Laiensystemen, von Selbsthilfe, integrierte Gesundheits- und Sozialpolitik, meinetwegen auch Ökologiepolitik einbezogen, gesunde Umweltbedingungen schaffen, gesunde Arbeitsplätze schaffen. Das das Ganze mittelfristig zu einem gesünderen, lebenswerteren Leben führen kann, was dann auch unter Umständen zumindest die Kosten nicht mehr weiter steigen läßt. Das Ganze ist aber ein Gesamtkonzept, was nicht sagt, also aus dieser Zahl ergibt sich das jetzt zwingend. Und jeglicher Umbau in diese Richtung, auch die Förderung von solchen Modellkonzepten sind erst mal mit Kostensteigerungen verbunden. Und man muß die hinter sich bringen und auch in Kauf nehmen und sagen gut, für die mittlere oder längere Zukunftsperspektive, da kann man also sowohl Qualitätsverbesserungen erwarten, vielleicht auch humaneres Älterwerden oder vielleicht auch sicherlich humanes Sterben und vielleicht auch Kostendämpfung. Aber das ist also kein wesentlicher Ansatzpunkt von diesen Forderungen für die Zukunft gewesen. Aber zumindest Kostenbegrenzung.
[Seite der Druckausg.: 110]
Rudolf Rieke
Die Kostensteigerungen im Gesundheitswesen werden ja auch als Horrorgemälde ständig gebraucht, ich möchte beinahe sagen, mißbraucht. In letzter Zeit habe ich Veröffentlichungen gelesen, wonach gerade die Verschiebebahnhöfe in allen Sozialversicherungszweigen ganz erhebliche Beträge ausmachen: 100 Milliarden. Oder die Lohnnebenkosten könnten um 3 oder 4 Prozentpunkte gesenkt werden, wenn man nicht Fremdleistungen finanzierte aus Sozialversicherungszweigen. Läßt sich dazu aus Ihrer Sicht irgendetwas dazu sagen, wie weit werden solche Dinge deutlicher gemacht ? Ich finde dies politisch als sehr abwegig, daß man also diese Fremdkosten eigentlich weitestgehend verschweigt, nur in letzter Zeit mal gelegentlich Notizen darüber liest.
Busch
Also, die Fremdkosten sind bestimmt ein ganz großes Problem, wobei man dann auch, wenn man das mal versuchen will zu ermitteln, konsensfähig definieren muß, was sind Fremdkosten. Also, muß ja dann auch gesellschaftlich akzeptiert sein, daß das durchgehend Fremdkosten sind. Wie weit das dann aus diesem Simulationsmodell herausgerechnet werden kann, das ist äußerst problematisch. Also, weil da sind z.B. weitestgehend diese Sachleistungen drin, wir haben ja nicht das Gesamtsysstem abgebildet. Das Nächste ist, was Sie sagen, dieser Verschiebebahnhof. Wir kennen es ein bißchen jetzt aus der Sicht der Krankenversicherung. Ja gut, mal wurden die Krankenversicherungsbeiträge bei den Arbeitslosen dazugerechnet, mal von den anderen bezahlt. Mal wurde das oder jenes ausgegliedert. Wir haben leider noch keinen Geldgeber gefunden, der uns das mal bezahlt, daß wir das simulieren wollen. Also uns brennt das schon lange unter den Nägeln, denn dann kann man nämlich z.B. auch diese Kostenverläufe ganz anders interpretieren. Wenn es ganz andere Bemessungsgrundlagen sind von einem Jahr zum anderen, dann hat das natürlich Konsequenzen auf die Einnahmesituation. Teilweise auch auf die Ausgabensituation. Bloß eben das läßt sich nicht in einer Stunde darstellen oder so, sondern das ist ein ziemlich aufwendiges Rechenmodell, was also dann auch die anderen Sozialversicherungszweige einbeziehen müßte, was wir im Moment eben nicht darstellen
[Seite der Druckausg.: 111]
können, von Prognos gibt es da ein sehr großes Modell dazu, was aber äußerst problematisch ist, meines Erachtens nach, also die haben teilweise sehr, sehr stark vereinfachte Modellannahmen und wie weit da in diesem Modell jetzt von diesem Konkurrenzunternehmen konkret diese Verschiebebahnhöfe oder auch die tatsächlichen Höhen zu identifizieren sind, weiß ich nicht, weil das Modell noch nicht entgültig abgeschlossen ist. Es geht in ein paar Millionen, so etwas zu simulieren und zu erstellen.
Braun
Also, ich möchte da noch einen kleinen Kommentar anhängen. Wir haben eine verstärkte Debatte, leider auch von Seiten der Gewerkschaften, im letzten Jahr und von Seiten der Arbeitnehmergruppen auch in der SPD, die sich ganz auf dieses Argument eingelassen hat Lohnnebenkosten zu senken oder doch zu stabilisieren dadurch, daß man versicherungsfremde Leistungen rausnimmt. Der Haken dabei ist nur, die eifrigsten Verfechter dieses Verfahrens, Herr Ruhland z.B. von dem Verband der Rentenversicherungsträger oder der Vorsitzende des Sachverständigenrates in Bremen, die argumentieren etwas merkwürdig. Und an dieser Merkwürdigkeit dieser Argumentation könnten wir uns eines Tages ganz gewaltig die Finger verbrennen. Die argumentieren nämlich, nehmt das da raus, laßt das den Staat machen; der Staat hat bisher immer neue Sachen finanziert und es dann binnen kurzem den Versicherungen aufs Auge gedrückt, wo es gar nicht hingehört. Sie sagen nicht, daß wenn man diese Erwartung weiterführt, es nichts anderes heißt, als daß mit der Herausnahme dieser versicherungsfremden Leistungen aus der Versicherungsfinanzierung, sie genau wissen, daß die nicht steuerfinanziert werden. Denn alle Welt sagt auch „keine Steuerquotenerhöhung", sondern dies heißt auch, wenn man sich drauf einläßt, daß man all diese Leistungen eigentlich weghaben will. Das haben einige von unseren Gewerkschaftskollegen noch nicht gemerkt. Vor lauter Eifer, nun auch einen Beitrag zu dieser Debatte zu leisten, Standort Deutschland und Nebenkosten senken, begeben sie sich in ein ganz gefährliches Gewässer. Wenn mir jemand sagen kann, wer es dann finanzieren soll, und wenn mir jemand sagen kann, wie ich für diese neue Finanzierung eine Mehrheit
[Seite der Druckausg.: 112]
finde, dann okay. Aber vorher bin ich im Prinzip nicht bereit über solche Verschiebereien zu reden.
Busch
Dazu könnte ich dann z.B. noch kurz ergänzen. Herausnahme versicherungsfremder Leistungen, also ganz konkret war dann auch vorgeschlagen in dem Sachverständigengutachten, Herausnahme der Folgekosten von Unfällen, von Verkehrsunfällen. Kann man ja jedem einzelnen nun tatsächlich auferlegen, weil er ob er nun nur die Unfallfolgekosten von dem Unfallgegner zahlt oder seine, ist ja egal. Es sind aber relativ maginale Beträge, die jetzt da z.B. kommen. Also, es ist ein sehr klar abgrenzbarer Bereich, das ist auch durchaus konsensfähig zu sagen, es muß nicht solidarisch finanziert werden, aber die großen Blöcke da, also sehe ich relativ wenig Möglichkeiten das dann auch privat absichern zu lassen. Also ich meine, das würde wenn dann eine Verminderung der doch sehr unfassenden Absicherung auf allen Bereichen unserer Bevölkerung bedeuten.
Dursch
Es geht um das Fach Geriatrie, um Gerontologie an den Universitäten. Bis vor fünf Jahren war das noch nicht als Pflicht eingebaut in das Studium und ich habe mich in München selbst überzeugt, solange es Wahlfach war, konnten sie die Leute in dem Lehrsaal für diese Fächer an einer Hand abzählen. Jetzt, das sind jetzt aber die Ärzte, die drinnen in der Praxis stehen und Verordnungen für die alten Menschen machen und die dann zum Teil in den Medikamenten, Rezepten viel zu hohe Dosierungen haben, die schädliche Auswirkungen beim alten Menschen haben. Das ist der eine Punkt. Der andere Punkt ist, daß die Pharmazie keine kleine Versuchspackungen macht. Denn es muß ja zuerst ausprobiert werden, ob der Mensch das Medikament und all die Nebenmedikamente, in das das Hauptding eingebettet ist, vertragen. Dann gibt es nur bei manchen Firmen ganz große Packungen, es stellt sich heraus, daß der Patient das nicht verträgt und dann werden wahnsinnig große Zahlen von Tabletten und sonstigen Verordnungen weggeworfen.
[Seite der Druckausg.: 113]
Busch
Gut, diesem Statement gibt es nichts hinzuzufügen.
Backhaus-Maul
Ich finde es ganz interessant und auch bemerkenswert, was Sie an Zahlen dargestellt haben, was die Zuwachsraten in der gesetzlichen Krankenversicherung anbelangt. Interessant finde ich noch und da wäre es für mich eine Frage an Sie, ob Sie Zahlen kennen, inwiefern auch die Ausgaben gestiegen sind in Privathaushalten. Also das, was im Grund ja Patienten gezahlt haben aus ihrem eigenen Portemonnaie. Das scheint mir in den letzten Jahren deutlich gestiegen zu sein und da wäre auch die Frage, übersteigt das eventuell auch die familiären Kapazitäten oder kann man sagen, gut es gibt also zunehmend Einkommenszuwächse, Vermögenszuwächse gerade auch der jetzt älteren Bevölkerung, daß man das damit rechtfertigen kann. Ich will das nicht rechtfertigen, aber das wäre eben eine kritische Frage.
Busch
Also, das sind jetzt gut zwei Paar Stiefel oder man kann da drei unterschiedliche Kategorien bilden von den familalen Leistungen. Also zum einen sind es die Leistungsausgliederungen, also das was ich angesprochen habe: Selbstbeteiligungen. Also das ist relativ banal, das kann man auch darstellen, also wenn Sie das interessiert, kann ich Ihnen auch so ein paar Kostenentwicklungen aufzeigen. Auch wie sich das im Zeitablauf entwickelt hat. Das ist dann aber eher auch noch moderat, obwohl ich auch der Meinung bin, also, 200 Mark ist auch nicht unbedingt moderat. Für einen kleinen Rentnerhaushalt sind 200 Mark zusätzlich zu seiner eigentlichen Beitragszahlung durchaus eine Menge Geld. Und das kann sich ja dann auch ganz gewaltig läppern, wenn nämlich einer chronisch krank ist und eben regelmäßig zum Arzt fahren muß, regelmäßig Medikamente bekommt und wenn er dann eben unter die sehr niedrig gehängte, über die sehr niedrig gehängte absolute Härtefallgrenze liegt, dann kann er erst mal 2, 3000 Mark zuzahlen, bevor dann die Überforderungsklausel greift und er auch von diesen Zuzahlungen zu Medika-
[Seite der Druckausg.: 114]
menten, zu Fahrtkosten befreit wird. Ganz abgesehen davon ist dann diese Überforderung auch noch im Steuerrecht so blöd geregelt, daß die das dann noch nicht einmal als zumutbare Eigenbelastung absetzen können, weil die Grenze auch sehr hoch gehängt ist. Das ist aber ein Teilbereich, darüber kann man diskutieren und ich meine, in der Gesellschaft insgesamt, wo ein Golf GTI kein Problem ist zu kaufen, kann man vielleicht 100 Mark an Zuzahlung leisten. Aber, also, das ist, es wird von vielen geklagt und nie von den Betroffenen geklagt über diese Zuzahlung. Das ist ein ganz großes Problem. Die, die eigentlich dadurch betroffen sind, die sagen nämlich überhaupt nichts. Das sind auch die Geringverdienenden, die kleineren Einkünfte, Haushalte mit mehreren Kindern. Wer dann groß rumjammert, wenn dann tatsächlich mal eben fünf Mark zugezahlt werden müssen, das sind genau diejenigen, die das nämlich nicht nötig haben, denen das überhaupt nicht weh tut. Aber das ist dann auch mehr so eine persönliche Anmerkung gewesen.
Das Zweite ist, was zahlen die Haushalte jetzt z.B. selbst an Medikamenten, die sie einkaufen. Was sie zahlen an Gesundheitskosten, Kursen, an Lebensmitteln usw. Das kann man aus dem sozioökonomischen Panel so schlecht es auch ist, herauslesen. Andere Statistiken darüber kenne ich nicht.
Und das Dritte ist, genau im Rahmen dieser Haushaltsökonomik zu erfassenden Leistungen, die familialen Leistungen bei Erkrankung von Familienangehörigen, bei der Ernährungserziehung und es nicht nur Freistellung von der Arbeitszeit bei Erkrankung eines Kindes sondern es ist insbesondere, das was hauptsächlich die Ehefrau und Mutter bringt an Leistungen bei Krankheit. Das ist eine ganz erhebliche Leistung und es wäre einen Ansatz wert, man hat es ja im Rahmen der Pflegeversicherung schon mal versucht ansatzsweise zu ermitteln und wir sind an sich bestrebt das im Rahmen von einer Dissertation jetzt gerade mal ermitteln zu lassen, was sind das für familiale Leistungen und die sind ganz erheblich. Also das sollte man durchaus mit ein paar Tausendern pro Jahr bemessen.
[Seite der Druckausg.: 115]
Eduard Olbrich
Ja, ich möchte da anschließen an das Ausscheiden von versicherungsfremden Leistungen und ebenso vom Ausscheiden von einigen Bereichen des Leistungsspektrums war die Rede, ich glaube der Brillenzuschuß wurde angeführt und ich möchte sehr eindringend davor warnen, daß wir das Leistungsspektrum hier also immer dichter und dichter schnüren. Denn es sind genau die angesprochenen, einkommmensschwachen Schichten, die davon betroffen sind. Diese 20 D-Mark, wenn ich sie recht in Erinnerung habe, sind also sicherlich nicht mal das Taschengeld eines Kleinkindes für eine Woche. Aber für die Ärmsten ist das relativ viel und vor allen Dingen, wo grenzen wir dann ein ? Als nächstes seh ich schon den kleinen Eingriff, der doch ohnedies privat finanziert werden kann, weil wir müssen ja sparen. Und dann sind wir also bei der Diskussion, wo die ersten paar Krankenstandstage als Urlaubstage genossen werden dürfen, weil wir auch einsparen müssen. Ich könnte mir vorstellen, daß sicherlich also eine Einsparungsmaßnahme durch Freigabe von nicht-medizinisch schweren Medikamenten erfolgen könnte, insoweit, weil ich weiß nicht, wie es in Deutschland genau ist, in Österreich muß ich für ein besseres Tablettchen gegen Kopfschmerzen den Arzt aufsuchen, ich muß ihm einen Krankenschein abliefern und dann wandere ich in die Apotheke und muß diese Rezeptgebühr bezahlen und das Medikament ist um 20 Schilling teurer und ich würde den ganzen Aufwand nicht haben und die Kosten für den behandelnden Arzt würden nicht anfallen.
Zu dieser Prognose, bis 2040. Ist das unter den gegenwärtigen gegebenen Bedingungen zu verstehen oder sind da Beschäftigungsquoten variiert enthalten, weil das Beitragsaufkommen hängt ja in sehr hohem Ausmaß von der Beschäftigungsquote ab, vom wahrscheinlich anzuhebenden Pensionseintrittsalter und vielen anderen Faktoren.
Und eine allerletzte Frage. Die leistungsgerechte Entgeltform im Krankenhaus. In Österreich gibt es diese Diskussion auch. Da heißt es, leistungsorientierte Krankenhausfinanzierung, in einem Bundesland läuft bereits ein Pilotprojekt. Es gibt heftigen Widerstand von den größeren Städten, in denen es Universitätskliniken gibt, weil sie sagen, wie das so
[Seite der Druckausg.: 116]
schön oder häßlich heißt, sie haben das wesentlich schwierigere Patientengut zu betreuen und zu therapieren und daher haben sie wesentlich höhere Kosten und sie fänden also mit diesem System nicht das Auslangen und könnten die Kosten nicht abdecken. Danke.
Busch
Also, ganz kurz zum ersten. Also die Modellannahmen, was ich zu unserer Prognose gesagt habe, also ist ceteris paribus gemacht, um einfach diesen demographischen Effekt darstellen zu können. Also wir haben keine erhöhte Erwerbsbeteiligung, keine Veränderung der Arbeitslosenquote, keine Erhöhung der Erwerbseinkommen, keine Erhöhung der Frauenerwerbsbeteiligung, die ja doppelt so durchschlägt, eben dadurch, daß die aus der Mitversicherung rauskommen usw. in dieses Modell reingenommen. Das Ganze wäre dann halt ein Interdepedenzmodell, das Ganze müßte man dann also als, mit Sensitivitätsanalysen machen, wie weit sich das gegenseitig bedingt. So haben wir aber versucht den demographischen Effekt zu isolieren. Das ist das Eine.
Das Zweite, was Sie gesagt hatten zu den Arzneimittelzuzahlungen: ich weiß nicht, die Darstellung dieser Lorenzkurve, den, sagen wir mal, ökonomischen Vor- oder Verbildeten ist das vielleicht ein Begriff. Das zeigt also an, wie weit einzelne Teile der Bevölkerung, wieviel Prozent der Ausgaben verursachen. Und es ist ja für die gesamten Gesundheitsausgaben so, daß 80 Prozent aller Ausgaben der gesetzlichen Krankenversicherung von 20 Prozent der Versicherten verursacht werden. Und wenn wir das jetzt für Arzneimittel mal angucken, dann haben wir auch die 25 Prozent Teuersten verursachen fast 80 Prozent aller Ausgaben und da kann man natürlich relativ wenig ansetzen. Das ist ein fester Ausgabenblock und diesen Patienten, die wirklich schwer krank sind, vielfach erkrankt sind, denen will man ja dann nicht das Medikament mit der schlechteren Bioverfügbarkeit verordnen, das ist auch kein Kopfschmerzmittel, was da anfällt, sondern es ist genau diese Vielfachmedikamentisierung im Alter mit Bluthochdruck, mit Diabetes, was da alles zusammenhängt und das muß dann ein fein aufeinander abgestimmtes Medikamentengefüge sein. Vor dem Hintergrund dieser Arzneimittelbudgets für die Ärzte, es ist auch so, daß das letztes Jahr oder in den
[Seite der Druckausg.: 117]

letzten zwei Jahren da ganz massive Umstellungen sogar gegeben hat, weil die Ärzte irgendwie versucht haben, ihr Arzneimittelbudget ja dann auch kurzfristig zu untersparen, was dann für viele Patienten zu ganz gravierenden Beeinträchtigungen geführt hat. Ich meine der Bluthochdruck wurde durch dann das geringfügig billigere Medikament noch genauso behandelt, aber diese Nebenwirkungen, die er während der Umstellungsphase hatte, diese Komplikationsraten, die dadurch entstanden sind, die erhöhten Untersuchungen, die dadurch entstanden sind, all sowas, wenn man das dann mit einbezieht, dann bleibt das sehr fragwürdig, ob man diesen Arzneimittelmarkt dadurch wirklich dauerhaft und in großem Umfang irgendwie vermindern kann.
Das Dritte war die Frage zu den leistungsgerechten Entgeltformen. Also, was das jetzt konkret bringen wird, müssen wir erst mal ganz dahingestellt sein lassen, und im Moment aktuell ist es sowie so ein Nullsummenspiel, weil die Entgelthöhe wurde an dem Durchschnitt der Ausgaben festgelegt, und wenn man das jetzt einfach mal hochrechnet und das multipliziert, früher hatte man eben die unterschiedlichen Ausgaben, die
[Seite der Druckausg.: 118]
billigen Fälle plus die mittelteuren Fälle plus die ganz teuren Fälle, jetzt haben wir lauter gleich teure Fälle, das ist also, man kann noch nicht sagen, zu was das führt. Es ist höchstens so, daß eben die Krankenhäuser jetzt vielleicht tatsächlich die Möglichkeit haben, gut die einen Fälle, die lassen wir ein bißchen länger liegen, nämlich die, für die wir keine Fallpauschale kriegen, und die Fälle, wo wir eine Fallpauschale kriegen, die kommen dann ein bißchen eher nach Hause, dann kann man nämlich noch eine Fallpauschale erwirtschaften. Diese Fallpauschalen erwirken natürlich auch genau die Patientenselektion. Ja der Patient ist zwar ein bißchen risikoreich, also so eine Blinddarmentzündung, bei einem einfachen, jungen Gesunden geht das noch, aber wenn ich schon irgendwie denke, der hat ein Thromboserisiko, den lege ich dann lieber mal in die Universitätsklinik oder so. Also wie das sich konkret auswirken wird, muß man mal abwarten, aber das Allheilmittel ist das bestimmt nicht. Das läuft eher in die Richtung Managed Care, daß man vielleicht sagen kann, da tut sich vielleicht einiges.
Battran
Man sprach in letzter Zeit immer wieder davon, daß Kosten gedämpft werden könnten, wenn die Patienten wüßten, was es kostet. Warum haben die Krankenkassen, die gesetzlichen Krankenkassen bisher nicht diese Kostenausgaben dem einzelnen Patienten mitgeteilt ? Der Privatpatient weiß, was eine Hüfte kostet. 30000 Mark, aber ein normaler, gesetzlicher Krankenversicherter, der weiß da überhaupt nicht Bescheid. Und ich finde, da könnte man doch eigentlich einiges tun. Manch einer würde ein schlechtes Gewissen bekommen. Und auf das hebe ich ab.
Braun
Ja was bewirkt denn das ? Bewirkt das denn, daß Privatversicherte sich weniger Hüften machen lassen ? Das wäre mir neu. Der Privatversicherte rechnet sich eher aus, klasse, da habe ich wieder mal für meinen Beitrag ungeheuer viel bekommen, weil die Hüfte so schön teuer ist. Das ist jetzt reiner Spott.
[Seite der Druckausg.: 119]
Busch
Ich meine, man hat das ja z.B. gemerkt, eine Zeitlang wurden ja die Arzneimittel ausgepreist. Also jeder inanspruchnehmende Patient war informiert, was sein Arzneimittel kostet und es gibt also Studien dazu, die genau dazu geführt haben, daß eben der Patient zum Arzt ging, also 2 Mark 80, das kann nichts taugen und überhaupt Frau Huber hat für das Gleiche das Medikament für 13 Mark 90 gekriegt, das muß besser sein. Und das liegt ganz genau daran, weil Gesundheit kein klassisches, ökonomisches Gut ist und die Versicherten sich auch nicht verhalten wie ein normales Wirtschaftssubjekt, das auf dem Stadtmarkt geht, und sagt, gut ich kaufe die Zucchini, die eben am günstigsten, bei gleicher Qualität. Sondern man assoziiert gerade im Bereich des Gesundheitswesens Gesundheit als teuerstes Gut, daß je teurer was ist umso besser ist es auch. Das ist also mal eine Grund oder ein Problem dabei. Das zweite ist, die Ärzte müßten dann im Endeffekt Parallelrechnungen zu ihren Patienten schicken und zu den Krankenversicherungen. Weil die Krankenversicherungen sind auch nicht informiert, was ihr einzelner Patient kostet. Das ändert sich mit dem Risikostrukturausgleich. Und deswegen habe ich auch gesagt, wir mußten Modellrechnungen machen, weil bei den Krankenversicherungen nicht die Leistungsausgaben für einen Patienten zusammengeführt werden. Ihre Kranken- oder irgendwelche Krankenversicherung weiß nicht, was kostet mein Patient Huber. Die weiß auch nicht, wie häufig war Patient Huber bei welchem Arzt und was hat er da für Leistungen bekommen. Sie weiß bloß, wie häufig war er im Krankenhaus, was hat das gekostet und sie weiß was für besondere Heil- und Hilfsmittel, die sehr teuer sind, alle anderen Leistungen kennt nicht einmal die Krankenversicherung. Und ob es wirklich kostendämpfend ist, wenn der Patient informiert ist, lassen wir mal dahingestellt. Es wäre aber an sich eine Umstellung von dem System notwendig.
Robert Schmid
Ich muß mal dazu sagen...ich möchte bloß kurz darauf antworten. Also das stimmt nicht ganz. Ich meine, es ist ja wurscht, wenn einer zum Arzt geht und wegen einer Erkältung behandelt wird, ob das jetzt 45 oder 55 Mark kostet. Aber ich weiß nicht, ob es in der ganzen BRD so ist, aber
[Seite der Druckausg.: 120]
im Landkreis Ludwigsburg, kriegen Sie nicht nur eine Rechnung darüber was Sie zuzahlen müssen, sondern Sie kriegen auch Bescheid, wieviel es gekostet hat. So weiß ich das; und der Vorrednerin möchte ich noch sagen, Sie hat gestern zu mir gesagt, Sie ist auch zum teuersten gegangen, nicht zum Schmiedle sondern zum Schmied, mit ihrer Hüfte, und damit hat Sie auch nicht die Kosten gesenkt.
Battran
Die Kassen schreiben einen bestimmten Satz vor, über den geht es nicht hinaus. Und wenn ein Professor über den Satz geht, muß er es ja begründen. Also da ist keine Möglichkeit.
Busch
Nein, es ist im Sachleistungskatalog ja auch festgestellt, festgelegt, da gibt es die EBM-Punkte dafür, dann werden die multipliziert. Also, ich meine, für seine Hüfte kann das jeder auch noch selber ausrechnen. Entweder hat er nämlich eine Fallpauschale gehabt, die ist festgelegt, und zwar über alle Krankenhäuser oder er weiß, was kostet der Pflegesatz und wie häufig, wie lange war ich im Krankenhaus und dann multipliziert er sich das aus.
Zu Ludwigsburg, das ist eine Modellregion. Und wir warten also mit Spannung drauf, was dabei rauskommt, aber es ist wirklich nicht bundesweit so. Das ist im Rahmen von dem Transparenzversuch.
Braun
Ja, jetzt kommen wir, wenn wir jetzt dieses Verfahren des Hin und Hers weitermachen, etwas in Zeitverdrückung, weil Frau Busch 10 vor 6 zum Bahnhof muß. Jetzt habe ich noch Frau Kruse, Frau Jani und Frau Schmidt-Nebgen. Hat sonst noch jemand Bedarf sich jetzt zu äußern ? Wenn das nicht der Fall ist, dann Frau Kruse.
[Seite der Druckausg.: 121]
Kruse
Zu den teuren bzw. billigen Medikamenten oder Verfahren. Einmal, wenn man jahrelang ein Medikament genommen hat und es gibt jetzt Generika, dann ist zwar dasselbe Wirkungsmittel darin, aber wie es aufgenommen wird, wie es hergestellt wird, weiß niemand, also bevorzuge ich bei dem Mittel, was mir immer gut getan hat, zu bleiben. Wenn ich etwas sehr schwerwiegendes habe, dann werde ich mich erkundigen, wo dafür der beste Mensch sitzt und da werde ich hingehen. Aber ich wollte noch ganz kurz einen anderen Sektor ansprechen, wenn es die Belastung der Haushalte angeht. Wie sich Haushalte selbst belasten, die Zusammenhänge von Werbung, Selbstmedikation, Apotheken, die teilweise die Ökonomie vorrangig befriedigen. Wenn Sie sehen, was für tausende Sachen angeboten wird, die der Einzelne kaum entscheiden kann, was was ist und was nichts ist, damit belasten sich Haushalte selbst und wie die medizinischen Resultate dieser Selbstmedikation sind, das weiß ich nicht, da habe ich keine Ahnung. Die können gut oder schlecht sein.
Jani
Zur Frage der Diskussion inwieweit bessere Information über die Kosten, die ich verursache, zur Kostensenkung führen könnte. In Frankreich wissen wir, weiß jeder sehr genau, was er bezahlt oder was er kostet zumindest, da er nämlich z.B. den Arzt sofort erst einmal selbst bezahlen muß. Wir müssen auch die Apotheken und alles mögliche erst mal vorauszahlen. Ich glaube nicht, daß das irgendwelche Veränderungen hervorgebracht hat bzw. daß das Verhalten der Franzosen dank dieser Einrichtung, die sehr unangenehm sein kann, wenn man große Vorschüsse machen muß, daß wir in Frankreich ein so positiveres Verhalten haben in Vergleichs zu den Deutschen z.B..
Schmidt-Nebgen
Ich hatte in der Pause eben schon mal die Frage gestellt, wollte sie eigentlich nicht mehr nachreichen: 178 Milliarden Ausgaben haben Sie genannt. Da hätte mich auch interessiert, wie das Aufkommen ist. Denn das Sie haben sehr schön in Altersstufen eingeteilt, wie die Ausgaben
[Seite der Druckausg.: 122]
sich aufschlüsseln, wie sich die Einnahmen aufschlüsseln nicht. Dann das Zweite, die Betriebskrankenkassen, ob die bei den größten Werken, ob das Bayer ist oder Daimler Benz, wohl ganz aus dieser Rechnung rausfallen. Ob Sie die auch da mit einbezogen haben ?
Busch
Also zum einen nochmal zu dem Medikamenten. Da gebe ich Ihnen durchaus recht und ich sehe da auch eher sogar lebensqualitätsverschlechternde Sachen. Wenn man ein ganz einfaches Beispiel nimmt, es gibt also Eisenmittel, die einen haben eine bessere Bioverfügbarkeit und die anderen eine schlechtere. Und ich meine, das Eisenmittel mit der schlechten nimmt man nicht, weil es zu Magenschmerzen führt, aber das andere muß man selber bezahlen. Also, und wer das Geld hat und wem es das Wert ist, der kann es aber bezahlen aber es ist durchaus fragwürdig, auch wenn es die gleiche Wirkung hat, nämlich genau diesen Eisenmangel zu beheben, ob man sagen kann, es ist wirklich das billigste auch gleichwertig. Also das möchte ich mal dahingestellt sein lassen.
Dann zu Frau Jani. Diese besseren Informationen von den Patienten, wie das in Frankreich gehandhabt wird, das ist sowieso äußerst problematisch, weil jetzt die Patienten auch noch das wirtschaftliche Risiko tragen: die müssen erstens vorleisten, was sehr sehr teuer sein kann, zum anderen müssen sie dann die Rechnungen sachgemäß sammeln, sie müssen sie einreichen und müssen selber kontrollieren, daß sie das bezahlt kriegen. Und wenn dann der Arzt auch noch etwas in Rechnung gestellt hat, was nicht zum Leistungskatalog gehört, unterstelle ich jetzt mal, haften sie auch noch persönlich dafür. Er geht das Risiko ein, daß er Leistungen erhält, die er nicht erstattet bekommt.
Aber er wird sich sicherlich nicht sparsamer verhalten; also zumindest die große Masse nicht. Und er einzelne Patient, der einmal im Jahr zum Arzt geht, das ist auch nicht der Kostenblock. Also das ist dann auch genau das, es sind dann diese sehr teuren Patienten, die sehr viele Leistungen in Anspruch nehmen und die sind sowieso schon überfordert, wenn wir davon ausgehen, daß die bis zu 6000 Mark kosten, die älteren. Können Sie sich vorstellen, was das heißt, die vorleisten zu müssen, das
[Seite der Druckausg.: 123]
ist natürlich schon eine ganze Menge. Und bei den Jungen bringt das nichts, weil die gehen sowieso nur dann zum Arzt, wenn die Grippe so schlimm ist, daß sie was haben möchten.
Und jetzt die letzte Anmerkung. Ich habe also bewußt keine Einnahmen/Ausgaben dargestellt. Ich hätte auch die Transfersalden darstellen können. Es ging mir auch ein bißchen um die Klarheit der Darstellung. Also wir haben eine einnahmeorientierte Ausgabenpolitik, d.h. die Beitragssätze sind immer so, daß die Ausgaben an sich gedeckt sind. Es gibt in einem Jahr Defizite und in einem anderen Jahr müssen Rücklagen gebildet werden, das ist klar, das schwankt ein bißchen, aber im Endeffekt sind die Einnahmen gleich den Ausgaben.
Dazu muß man aber auch sagen: klar es gibt Salden in Abhängigkeit vom Alter, natürlich, aber auch vom Versicherungsstatus und dann hätte ich auch noch die Mitgliederebene einführen müssen imVergleich zur Versichertenebene, weil die Transfersalden natürlich nur auf Mitgliederebenbe betrachtet werden kann, können, das habe ich aus Gründen der Komplexität auch weggelassen; es wäre noch ein zusätzliches Zahlengrab gewesen. Was relativ klar ist, ist daß die Einverdienerhaushalte natürlich mehr Beiträge bezahlen, als sie Leistungen in Anspruch nehmen, daß die höheren Einkommen in der Tendenz geringfügig mehr Beiträge zahlen, aber das hängt dann auch von der Anzahl der mitversicherten Familienangehörigen ab. Und wenn man zwei Kinder mitversichert hat und eine Ehefrau, ist es klar, daß man relativ bald Ausgaben verursacht, die dann höher sind als die jeweiligen Beiträge, die man bezahlt, aber das kommt natürlich erst bei höheren Altersklassen zum Tragen. Natürlich bezahlen die Rentner weitgehend niedrigere Beiträge, als sie Leistungen verursachen; es ist so, daß die Allgemeine Krankenversicherung die Krankversicherung der Rentner mit 3 Prozentpunkten stützt. Es ist auch klar, daß wäre halt eine ganz andere Darstellungsebene gewesen, die sicherlich auch sehr spannend ist, wo dann auch ihr Problem der Arbeitslosen mit reinspielt, wo man die Gruppen isolieren kann. Ich habe jetzt hier darauf verzichtet.
Die Betriebskrankenkassen, die haben ein einziges Problem. An sich haben die die gleiche Leistungsgewährung und an sich müssen die
[Seite der Druckausg.: 124]
Betriebe auch die Verwaltungsausgaben in gleicher Höhe bezahlen. So gesehen sind die Betriebskrankenkassen vergleichbar mit den anderen RVO-Kassen. Es ist natürlich äußerst heikel, wie weit da die Betriebskrankenkassen ihren Spielraum nutzen können, aber bloß hinsichtlich der Verwaltungsausgaben den Spielraum nutzen und vielleicht ganz am Rande in der betrieblichen Gesundheitsförderung. Das sind aber nicht diese riesigen Ausgabenblöcke. Und die Betriebskrankenkassen sind da bei uns hinsichtlich der Versichertenzahlen mit eingegangen, weil die genau den gleichen Leistungskatalog haben. Und jetzt nach dem Risikostrukturausgleich ist es sowieso ausgeglichen, was die Beitragssätze angeht. Wobei die Verwaltungsausgaben da sicherlich ein Problembereich sind.
Die Verwaltungsausgaben sind drin, die sind bestimmt drin. Der mag niedriger sein, weil man die Betriebräume nutzen kann, aber die Betriebskrankenkassen müssen gleichermaßen kalkulieren und die müssen alle Angestellten, die im Rahmen der Betriebskrankenkasse tätig sind, ganz genau zu diesen Ausgaben der gesetzlichen Krankenversicherung dazurechnen. Daß da eben der Arbeitgeber ein bißchen Spielräume hat, die darf er an sich nicht ausnutzen. das ist klar. Aber die sind mitkalkuliert, bestimmt. Also auch Raummieten, das ist eine separierte Einheit innerhalb dieses Betriebes. Aber sie sind vor Ort, das ist auch für die Versicherten angenehmer und der einzelne Betrieb errichtet natürlich eine Betriebskrankenkasse nur, wenn er sich was davon verspricht, wenn er nämlich positive Risiken hat, seine Durchschnittsausgaben für seine Mitarbeiter wahrscheinlich günstiger sein werden und er dadurch Lohnnebenkosten einspart, indem er die gleichen Leistungen - und es gilt der gleiche Leistungskatalog - anbieten kann, weil er genau weiß, daß seine Versicherten eben weniger Leistungen in Anspruch nehmen bzw. mehr oder höhere Grundlöhne haben.
Braun
Ich bedanke mich bei Frau Busch nochmals für ihren Teil heute nachmittag. Er hat uns sicherlich in der Diskussion, die wir bis morgen nachmittag führen ein ganz schönes Stück weitergebracht. Er brachte mir selber ein paar Informationen, die ich so einfach nicht beurteilen
[Seite der Druckausg.: 125]
konnte. Ich hätte auch zum Teil andere Erwartungen an die Effekte des demographischen Wandels gehabt. Ja, herzlichen Dank und grüßen Sie Herrn Pfaff schön, wir werden uns sicherlich wieder einmal bei ähnlichen Fragestellungen an Ihr hochgeschätztes Institut wenden. Recht schönen Dank.
© Friedrich Ebert Stiftung | technical support | net edition fes-library | April 2001